遠方の患者様や、症状の悪化により手術をお急ぎの方は、迅速に日程調整させていただきますのでお申し出ください。
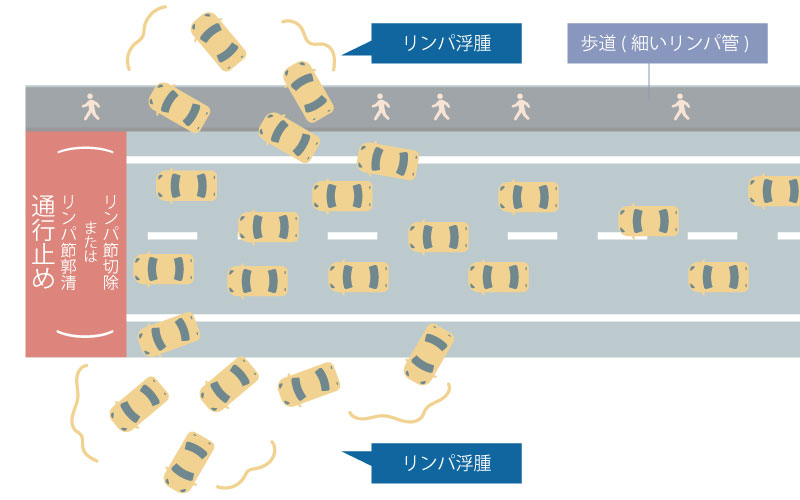
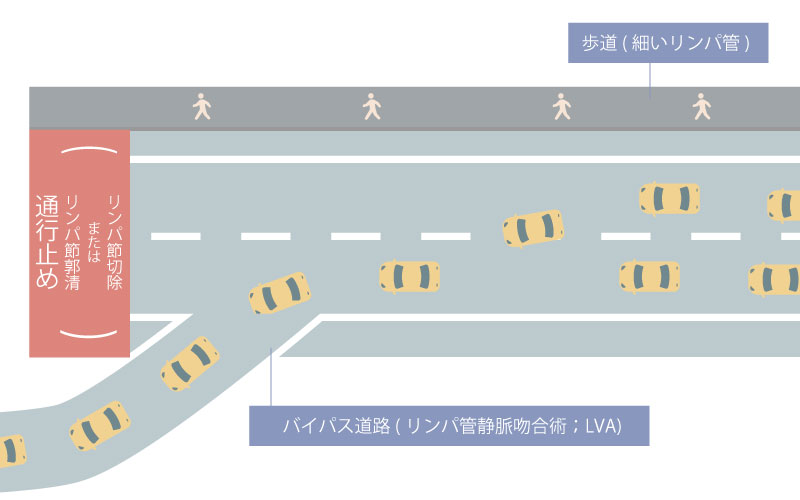
リンパ管を道路に例えて下記の図で説明しますとリンパ節廓清は、主要道路を閉鎖することです。
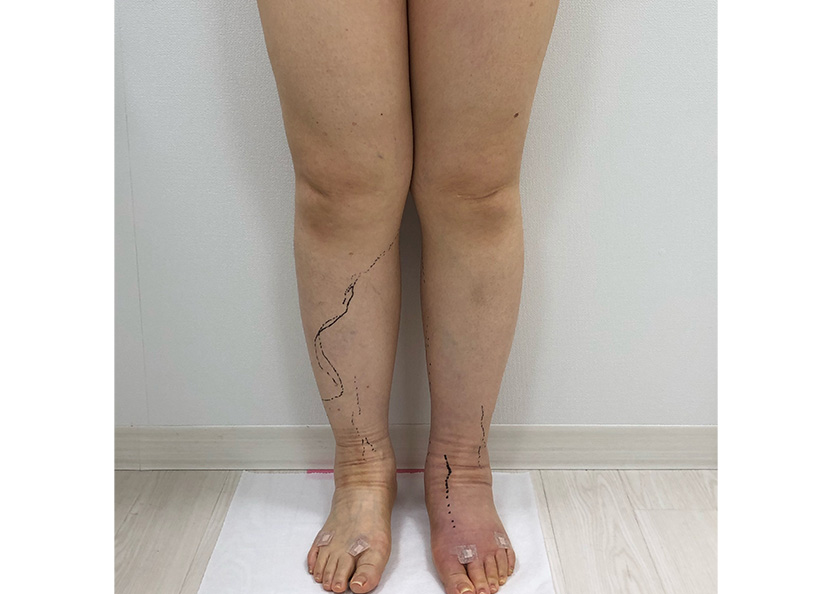
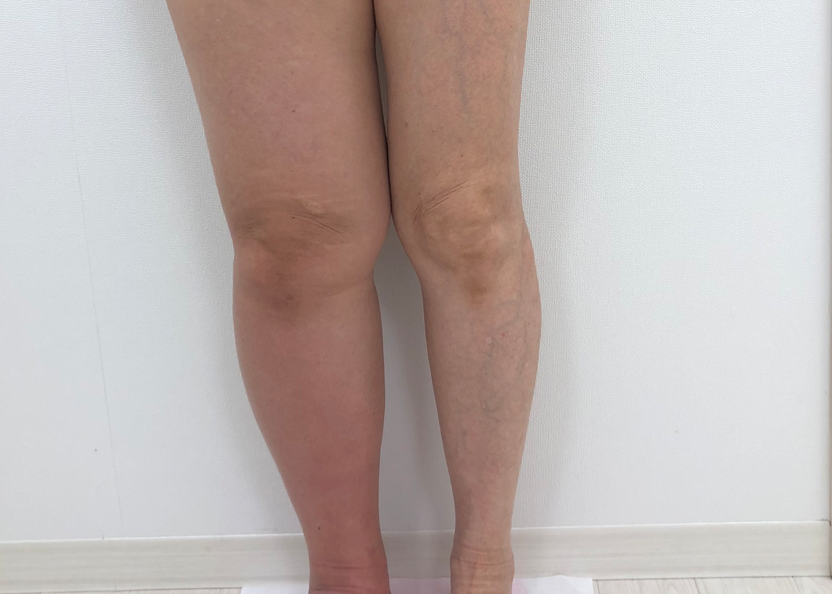
 癌によるリンパ廓清の影響
癌によるリンパ廓清の影響
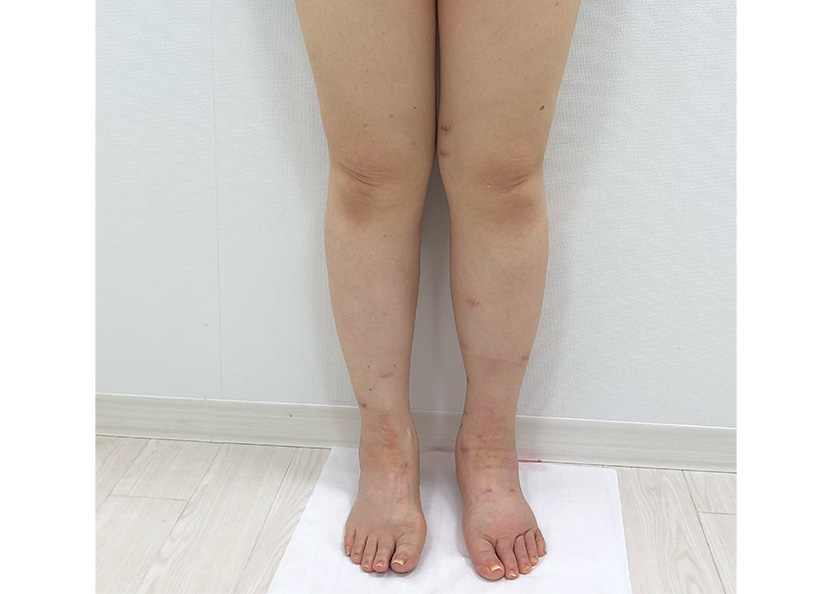
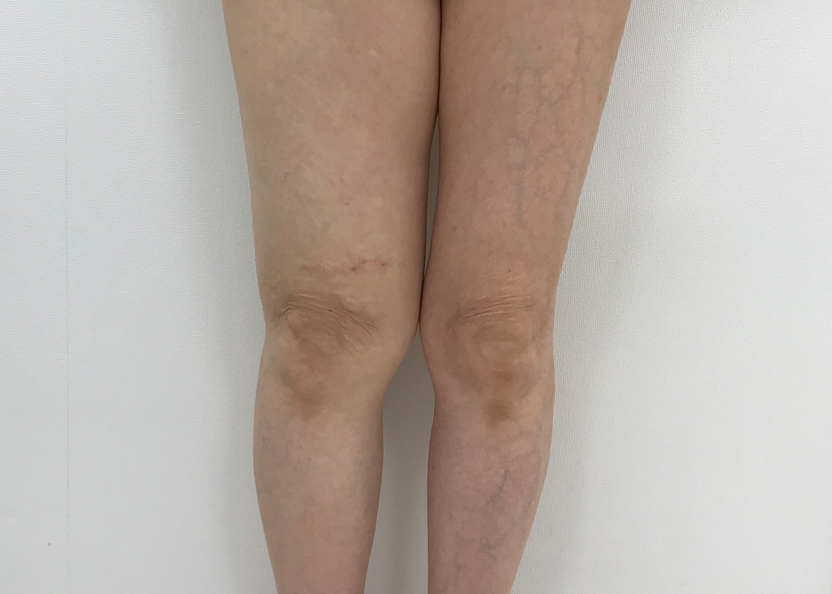
 LVA手術後
LVA手術後
リンパ管のバイパス道路を作ることを、顕微鏡下リンパ管細静脈吻合術(LVA)と言い、がんの手術と同時に行うものを予防的顕微鏡下リンパ管静脈吻合術と言います。
(以下、予防的顕微鏡下リンパ管静脈吻合術が有用である最新の論文を提示し短く簡単に説明します。日本癌治療学会リンパ浮腫診療ガイドライン総論から)
上肢については,Boccardo らが乳癌に対する腋窩郭清術後の予防的リンパ管静脈吻合術によるリンパ浮腫予防効果におけるランダム化比較試験で,予防群のリンパ浮腫発症率が有意に低く,最大18 ヶ月後までの術前後の体積比較でも予防群の患肢の体積増加が有意に少なかったと報告しています 13)。
下肢については、婦人科悪性腫瘍の骨盤内リンパ節郭清時に、郭清部の近くで予防的リンパ管静脈吻合手術を行うことで、最大で13年後までのフォローを含む長期経過後も重篤なリンパ浮腫の発生が予防できたとする報告が2019年になされています。
予防的顕微鏡下リンパ管静脈吻合術は、リンパ浮腫と診断されていない時に予防的に行うので保険が適用されません。また、リンパ廓清に様々な方法があるので必ずリンパ浮腫になるとは限らないので全例に行うことはできません。
そこで、『リンパ浮腫の早期診断と早期治療』が重要になります。
早期診断には、
1.リンパ浮腫専用超音波検査、2.ICGリンパ管蛍光検査、3.写真撮影 4.上肢または下肢計測を行っています。
早期治療が重要な理由は、リンパ管のリンパ液輸送機能がリンパ浮腫の程度や時間によって消失し、リンパ管の機能が消失してからではバイパス手術はできないからです。
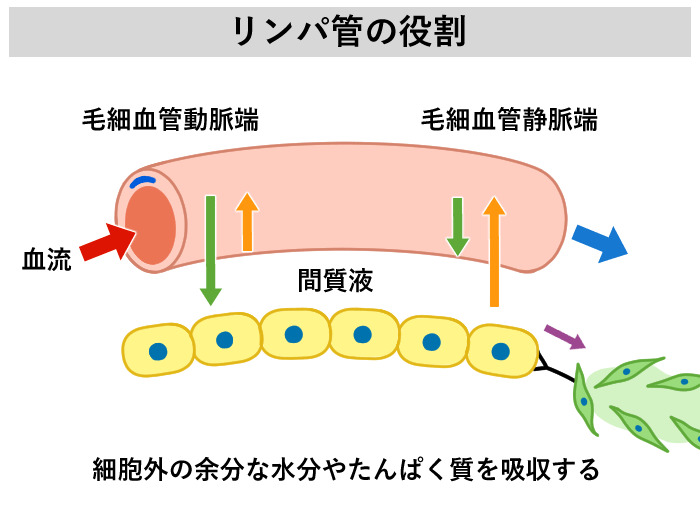
リンパ液とリンパ管の役割
私たちの体の 60~70%は水分でできています。そのうちのおよそ30%は細胞の外に存在しており、体の中を移動(循環)しています。循環器系は、血液の流れる心臓と血管系からなる血液系と、リンパ液がリンパ管及びリンパ節を流れるリンパ管系とに分かれます。
リンパ管は、毛細血管で静脈に回収しきれない細胞外の余分な水分をリンパ液として回収、運搬し、リンパ節を経由して、最終的に再び血管系に戻すことで、細胞外液を一定のバランスを保っています。このことを、恒常性を保っていると言います。
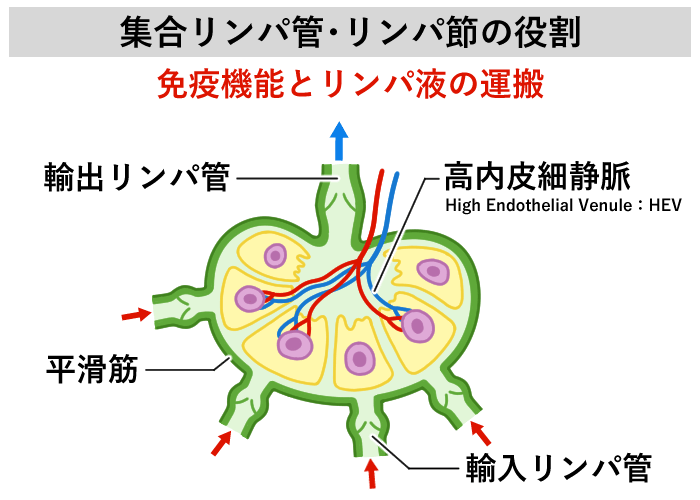
また、リンパ節は免疫器官の一つで、リンパ球などの免疫細胞が血液系、リンパ管系両方から循環し、細菌、ウイルス、腫瘍細胞などに対する関所として働いています。
リンパ浮腫とは
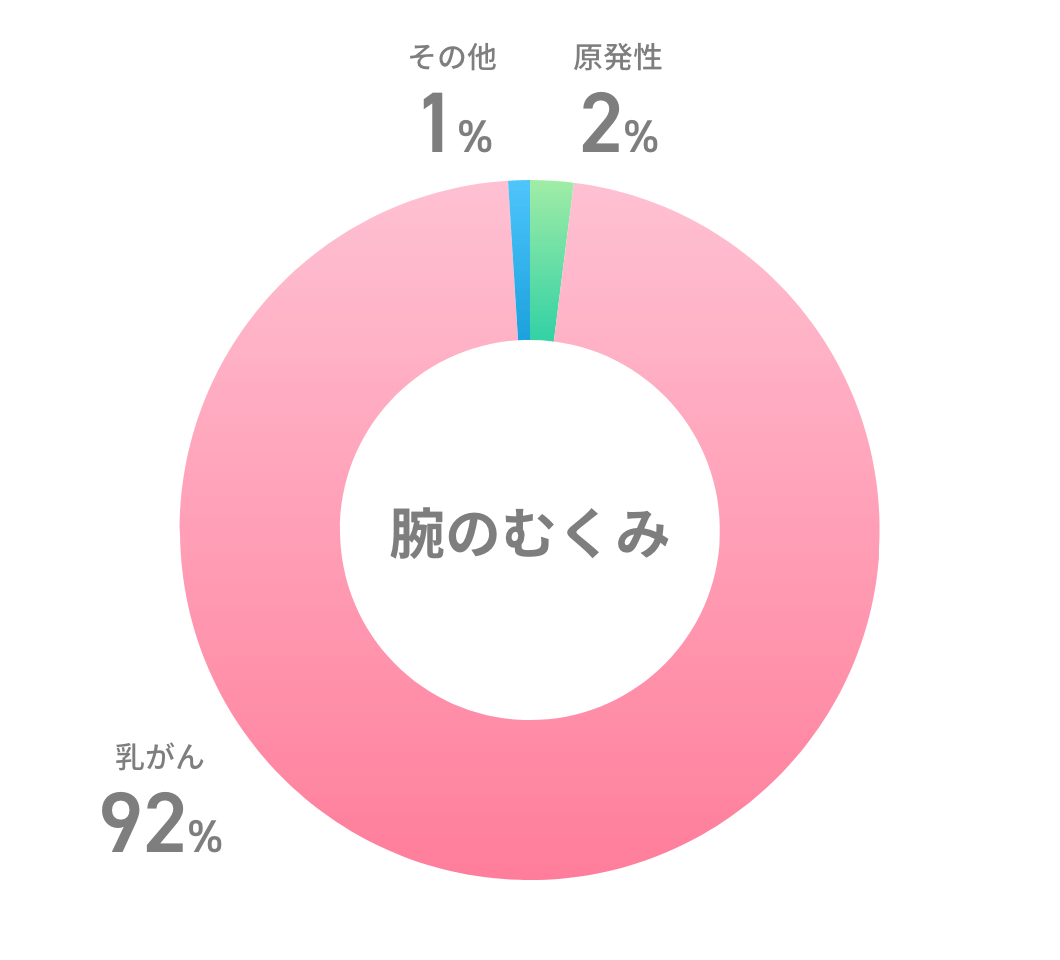
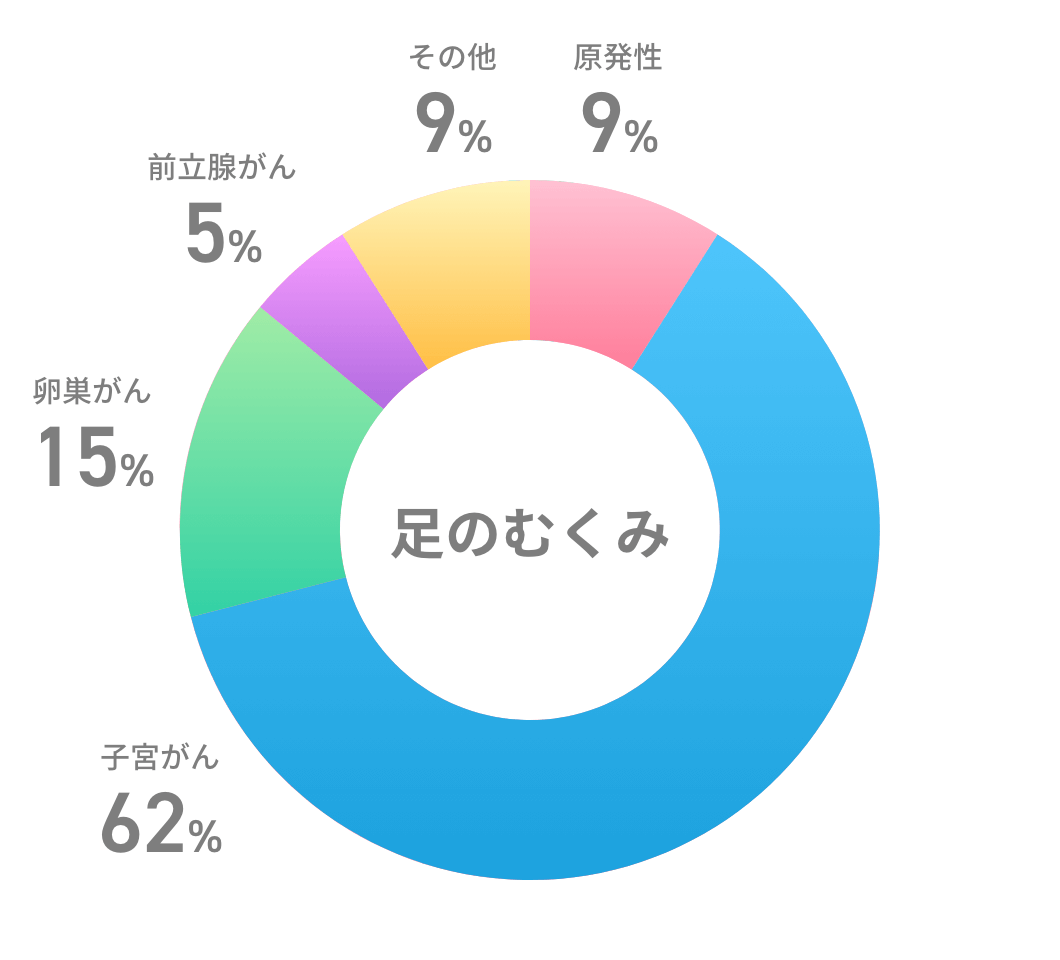
リンパ浮腫は手足がむくむ病気の一つです。乳がん、子宮がん、卵巣がん、悪性黒色腫などの治療のあとに、リンパ液の流れが悪くなることによって発生します。また、生まれつきの病気や、原因がはっきりとわからないでリンパ浮腫を生じる方もいらっしゃいます。
リンパのうっ滞(鬱滞、うったい)によって、手足が太くなるだけでなく、だるさや熱感を感じることが多く、蜂窩織炎(ほうかしきえん)という感染を起こしてしまうこともあります。これは、リンパ節を含めた、リンパ管系がうまく機能しないことによって生じています。リンパ浮腫の初期症状は、はっきりと手足が太くなるよりも前に、張りや痛み、だるさなどとして感じられることが多くあります。
症状が出現する時期には個人差があり、がんの治療後すぐに発症する方もいますが、何年も経ってから発症する方もいます。しかし、詳しい画像検査をすると、多くの患者さんはがん治療後一年以内に、すでにリンパの流れには変化が生じていることが報告されています[4] [5]。
症状の概要
リンパ浮腫の最初の症状は、張りや痛み、重だるさ、疲れといった、見た目にははっきりしない症状として出現することも多く、感じ方には個人差が見られます。むくみ感については、朝はすっきりしてしまうことが多いですが、その時期から、すでに検査してみると、リンパ浮腫の所見は出現していることが多く経験されます。
リンパ浮腫が発生するメカニズム
リンパ液はたんぱく成分を多く含んでおり、リンパ管の働きが悪くなって皮下組織の血管の外の間隙にこれらの成分が残るようになると、炎症反応を生じます。また、リンパの流れは免疫反応における重要な役割を担っていますので、正常な免疫反応も低下することになります。このようにして、リンパの流れが悪くなると、ただ水分がたまるのではなく、組織が硬くなっていく反応が進んでしまいます。
発生しやすい場所
癌の治療後のリンパ浮腫では、リンパ節郭清(リンパせつかくせい、手術の際に、がんを取り除くだけでなく、がんの周辺にあるリンパ節を切除すること)した部分の近く、乳がん術後では背中や二の腕、婦人科がん術後では太ももや下腹部、外陰部などに現れることが多いです。原発性リンパ浮腫では反対に、手や足の方からむくむことが多く経験されます。抗がん剤の影響が強い場合も、手や足からむくみ始めることがしばしばあります。
原因(がん治療)
日本のような先進国では、悪性腫瘍の治療後が最も多いですが、原因がはっきりとしない、原発性のリンパ浮腫も、上肢、下肢いずれでも生じ得ます。
症状には段階がある
リンパ浮腫の重症度は、国際リンパ学会では以下のように分類されています。
| 段階 | 症状 |
|---|---|
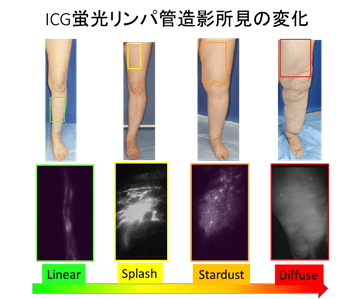
| 0期 | リンパ液輸送が障害されているが、浮腫が明らかでない潜在性または無症候性の病態。 リンパの流れは悪くなっているが、だれが見ても分かるような症状はない状態 *ICG蛍光リンパ管造影を行ってみると、初期の変化は始まっています。 |
| I期 | 比較的蛋白成分が多い組織間液が貯留しているが、まだ初期であり,四肢を挙げることにより治まる。圧痕がみられることもある。 むくみは生じているが、初期段階なので、夜脚(腕)を軽く上げて寝ていれば、朝にはすっきりしている。 *ICG蛍光リンパ管造影では、はっきりとした皮膚への逆流が観察されます。 |
| II期 | 四肢の挙上だけではほとんど組織の腫脹が改善しなくなり,圧痕がはっきりする。 徐々にリンパ浮腫が進行している段階で、不可逆的な組織変化が徐々に進行していきます。 |
II期後期 | 組織の線維化がみられ,圧痕がみられなくなる。 進行したリンパ浮腫であり、皮膚の厚みや硬さに大きな変化が生じている段階です。 |
リンパ浮腫を放置すると
リンパ浮腫を治療しないでいると、腕や足がだんだん太くなるだけでなく、皮膚が厚くなったり、皮下の脂肪組織が硬くなったりします。そして、放置して病状が進んでから治療にあたった場合は、なかなか元には戻りにくくなってしまいます。
また、リンパ管は免疫細胞の通り道としても働いているため、リンパの流れが悪いと、蜂窩織炎(ほうかしきえん)を起こしやすくなり、更に悪化させると皮膚も線維化が進行し、象皮症(ぞうひしょう)となることもあります。
蜂窩織炎(ほうかしきえん)とは
皮膚、皮下脂肪層における感染症ですが、リンパ浮腫患者さんの蜂窩織炎では、短時間の間に非常に高い熱が出ることもあり、炎症が重度の場合は緊急入院となります。蜂窩織炎を起こすと、リンパ管でも強い炎症が起こり、リンパ浮腫自体が悪化してしまい、元に戻りにくくなるという悪循環に陥ってしまいますので、蜂窩織炎をなるべく起こさないようにすることが、リンパ浮腫をケアしていくうえでとても大切です。
象皮症(ぞうひしょう)とは
象皮症とは、リンパ浮腫が長期にわたって高度に進行した結果、まるで象の皮膚のように皮膚が肥厚し、皮下組織も高度な脂肪の沈着と線維化を起こして硬くなってしまう状況です。インターネットなどで画像を見て心配される方もいらっしゃいますが、早期のうちから適切なケアと治療に取り組めば、象皮症に至ることは避けられますので、過剰には心配されなくて大丈夫です。
リンパ浮腫セルフチェック方法
ご自身でできるチェックは、腕や脚の、決めたところで太さを測ることです。
リンパ浮腫のリスクのある治療(がんの手術や放射線治療など)を受ける予定のある患者さんは、治療を受ける前に両側の腕や脚の太さを、測っておくことが勧められます。意外と、もともと左右の腕や脚の太さは異なる方は多いものです。
リンパ節を切除する手術を受けた方のむくみは、多くの場合、リンパ節があったところの近く、乳がんではわきの下に近い二の腕や方の皮膚、婦人科癌では太ももや下腹部などから始まることが多いです。計測する場所は毎回同じところであることが重要ですので、例えば腕では肘を曲げたしわから10cm上や、ほくろの位置など、決まったところで計測しましょう。また、一日のうちでも朝と夕方では大きく太さが異なります。同じ時間帯で比較することも大切です。あるいは、一日の中での差が大きくなった場合もリンパの運搬能力が落ちている可能性があります。
張りや痛み、重だるさの感覚は個人差が大きく、実際に腕や脚が太なるく前から、二の腕や太ももなどに自覚症状を訴える方も多くいらっしゃいます。リンパ浮腫の治療は、早期に見つかるほど効果的に行うことができますので、おかしいな?と思ったら、一度専門の医師の診察や検査を受けてみることをお薦めいたします。
リンパ浮腫の検査
リンパ浮腫の診断には、リンパシンチグラフィが長くゴールドスタンダートとして知られてきましたが、インドシアニングリーン(ICG)蛍光リンパ管造影によるリンパ管機能検査の方が、より早期のリンパ管の異常を検出できることが報告されています。[6]
また、はっきりとした症状が出現する以前からICG蛍光リンパ管造影の所見には変化が現れるため、ICGで最も初期の異常が出ているかどうかで、その後慢性リンパ浮腫には転するリスクが高いかどうかを判定することも可能です[7]。
ICG蛍光リンパ管造影では、診察室で一時間以内に診断が可能です。ただし、ヨードアレルギーのある方では使用できません。ICG蛍光リンパ管造影ができない方においては、超音波検査のみでリンパ管やリンパ節の変化をチェックすることで、リンパのうっ滞の兆候を検査することができます[8]。


リンパ浮腫の治療方法
リンパ浮腫には保存的治療と、外科治療がありますが、非常に早期のリンパ浮腫を除いて、保存的治療にきちんと取り組むことが外科治療を導入する前提となります。外科治療の効果を十分に得るためにも、適切な保存的治療や日々のケアの方法を知っておくことはとても大切です。
保存的治療
保存的治療の基本は複合的理学療法と呼ばれ、4つの主要素「スキンケア、医療リンパドレナージ、圧迫療法、運動療法」を個別の症状に応じて実施します。
- スキンケア
皮膚の清潔と保湿を保ちます。 - マニュアルリンパドレナージ
医療リンパドレナージセラピストの資格を有する専門家が行うマッサージ技術で、健康なリンパ管へリンパ液を誘導します。 - 圧迫療法
医療用弾性ストッキングや包帯で、浮腫みの発生を抑えます。最近では、様々な種類の着衣が発売されており、症状に応じて、最適な方法を組み合わせます。 - 圧迫下での運動療法
患肢を圧迫した状態での運動により、筋ポンプ作用を活かして効果的にリンパ液の流れを促します。
外科的治療
リンパ浮腫の外科治療は、リンパ液の運搬機能を再建する機能再建手術と、余分な組織を除去する減量手術とに分けられます。機能再建手術はなるべく機能が残っている早期の方が高い治療効果が望めます。一方、非常に進行して、組織の変性が強いと考えられる場合は、機能再建と減量手術を組み合わせる方法が有効と考えられます。
(1)治療の概要(どのようにして新しいリンパ管の流れをつくるのか)
機能の再建手術はリンパ管静脈吻合(Lymphaticovenular anastomosis: LVA)と、リンパ節移植手術に大別されます。
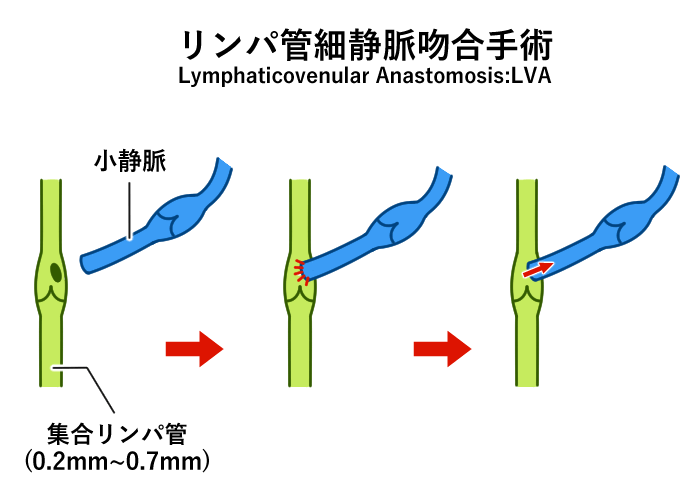
局所麻酔下に、顕微鏡下に直径0.5mm前後のリンパ管と皮下静脈を吻合し、リンパ液の通り道(バイパス)を作成してあげます。
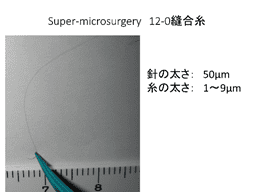
針の太さ:50µm、糸の太さ:1~9µm
手術は少量の局所麻酔で行うことができますので、術前の準備は特に必要ありません。注射の麻酔がとても苦手な場合や、両下肢の長時間手術などの場合で、強い腰痛を持っていらっしゃる場合などは、全身麻酔で行うことも可能です。
手術直前に、超音波やICG蛍光リンパ管造影を用いてリンパ管、静脈の位置を診察し、皮膚切開位置を決めます。皮下脂肪が薄い部位では1㎝未満の傷で手術可能ですが、皮下脂肪が厚い部位では数㎝の皮膚切開が必要な場合もあります。いずれにしても術後の傷跡は、ほとんどの場合は非常に気になるような傷跡とはなりません。
バイパスの作成方法はリンパ管に横穴を開けてそこに細い静脈を縫い付ける側端吻合と、リンパ管を切断して細い静脈と吻合する端端吻合を、リンパ管と静脈の位置関係や太さの関係、リンパの流量に応じて使い分けます。
(2)リンパ管と静脈を吻合する(縫い合わせる)方法
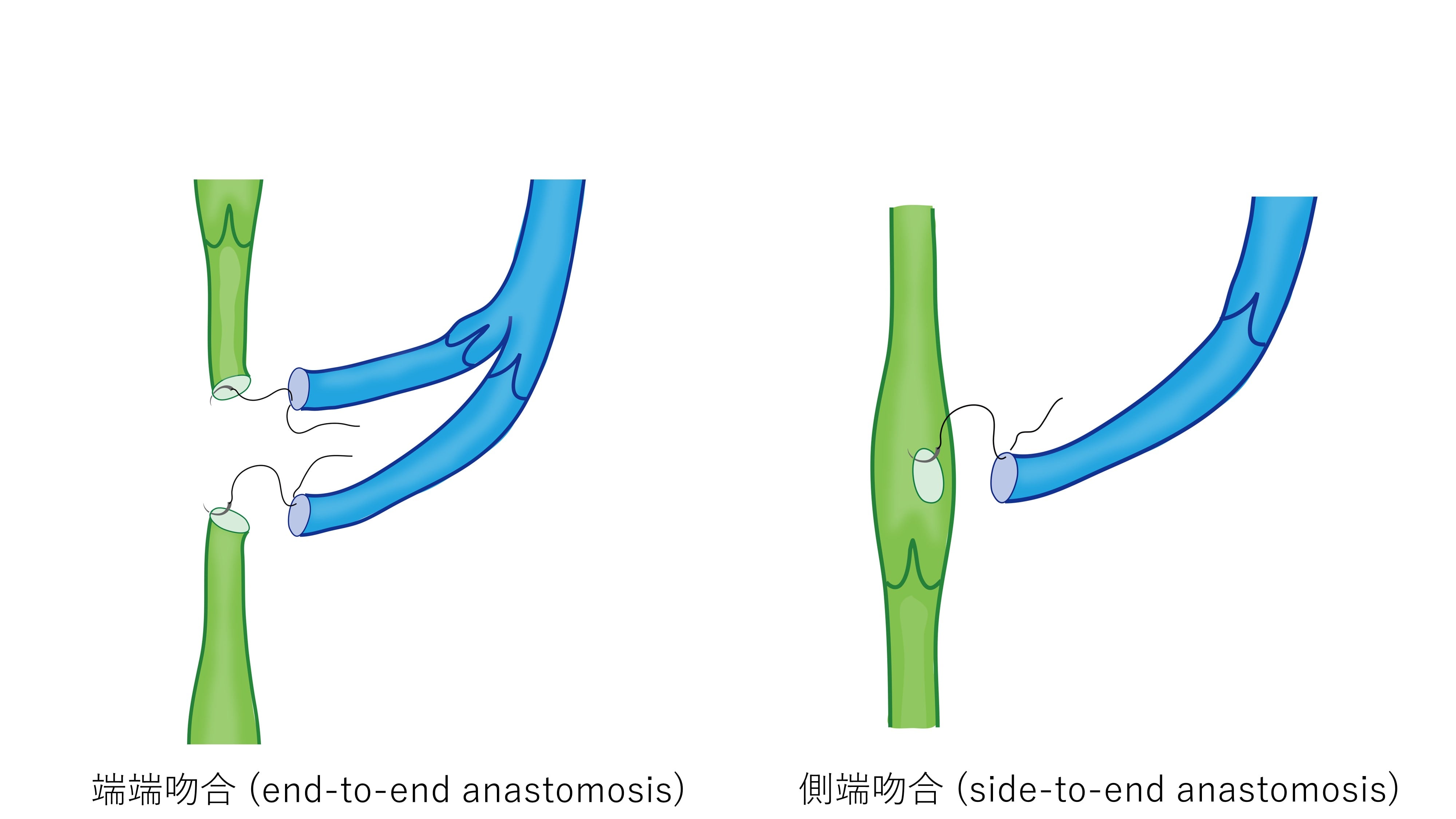
リンパ管と静脈を縫い合わせる吻合する方法はいくつかの種類があります。主にはリンパ管を切断した断端と静脈を切断した断端を吻合するend-to-end anastomosis(端端吻合)と、リンパ管の側面に穴をあけ、この穴に静脈を吻合するside-to-end anastomosis(側端吻合)が用いられることが多いです(図1)
端端吻合ではリンパ管が細い場合でも縫い合わせやすく、多くの施設で用いられています。特に静脈が2本見つかった場合は、リンパ管を切断した二つの断面の両方を静脈に縫い合わせることが推奨されます。
側端吻合ではリンパ管自体を切断しないため、つないだ部分のトラブルによってふさがってしまった際に、元からのリンパの流れは障害されないことや、リンパ管内を逆流してくるリンパ流の流れ出る道も確保できるなどの利点はあります。しかし、リンパ管と静脈の距離が離れている場合や、リンパ管が非常に細い場合は、用いることが難しい方法です。
リンパ管と静脈の状態に合わせて、いずれかの方法を臨機応変に使い分ける手術技術が求められます。
(1)リンパ節移植手術
リンパ節移植手術は、健康で正常なリンパ管機能の部位から、むくんだ腕や脚にリンパ節を移植し、その栄養動静脈を移植先と吻合する術式です。通常は全身麻酔、入院で施行することが多く、患者様のご負担が大きい治療方法ですが、高い治療効果も見込まれるため、画像検査の結果次第ではお薦めする場合もあります。
(2)減量手術
高度進行例においては、脂肪吸引、皮膚皮下組織の切除、またはその両方を行うことがありますが、リンパの流れを阻害せずに、更にはリンパの流れの再建と併用して適応することでより高い治療効果が期待できます。
治療方法比較
| LVA手術(リンパ静脈管吻合術) | リンパ節移植術(LNT) | 脂肪吸引術(LS) | |
|---|---|---|---|
| 麻酔方法 | 局所麻酔 | 全身麻酔 | 全身麻酔または全身麻酔 |
| 手術時間 | 2〜3時間程度 | 5〜6時間程度 | 2〜3時間程度(吸引する範囲、切除する量による) |
| 手術の傷 | 1cm未満~2cm程度の切開が必要 | 小切開 | 小切開 |
| 術後のケア | 弾性ストッキング・弾性包帯による圧迫 | リンパ節採取部の圧迫 | 下肢全体の圧迫療法が生涯に渡り必要 |
| 身体的な負担 | 局所麻酔かつ日帰りのため極小 | 採取部の犠牲が伴うため侵襲性が大きい | リンパ管も吸引され破壊されるため侵襲性が大きい |
| 医療費の負担 | 保険適用・入院費用がかからない | 保険適用・7〜10日間の術後入院が必要 | 保険適用・2〜3日間の術後入院が必要 |
手術の流れ(前日~手術後)
(1)初診
- ・診察や検査の流れをご説明します
- ・計測や写真撮影、高周波エコー検査、ICGリンパ管造影で診断します
- ・患者様と一緒に今後の治療方針を立てます
- ・手術適応で手術をご希望の場合は、術前検査として、血液検査を行います
- ・手術の具体的な説明と手術後の過ごし方の説明
- ・手術のご予約
(2)手術当日
- ・ご予約時間にご来院ください
- ・再度医師により詳しい説明を行います
- ・必要に応じてICGリンパ管造影を行います
※入院の有無
リンパ管静脈吻合(LVA)のみであれば、特に入院の必要はありません。全身麻酔を伴う治療は入院治療が必要です。
(3)手術後
- ・皮膚切開したところに防水テープを貼ります(溶ける糸を使うので消毒抜糸は必要ありません)
- ・弾性ストッキングまたは弾性包帯で圧迫をします
※手術後に気をつけること
術前に圧迫治療に取り組んでいる場合、同等の圧迫を術後も行っていただきます。皮膚切開を行った傷には防水のテープを貼って保護します。皮膚は真皮縫合も行いますが、表皮縫合も行うため、術後2週程度で抜糸が必要です。
手術する病院を選ぶときに気をつけるべきこと
リンパ浮腫の外科治療は、非常に早期の段階を除いて、適切な保存的治療と組み合わせることで安全かつ効果的に行うことが可能となります。手術を担当する医師は、ある程度の保存的治療の知識と、保存的治療施設との連携が取れることが求められます。
また、リンパ浮腫の進行の程度に合わせて、様々な外科治療の選択肢を選んだり、組み合わせたりすることも可能ですので、リンパ浮腫の様々な治療方法に精通している医師に相談することも肝要です。
日常生活で気をつけること
体重の増加は、ただ単に脂肪がついて腕や脚が太くなるというだけでなく、リンパ管がリンパ液を運ぶ能力にも悪い影響を及ぼします。リンパ浮腫のリスクを下げるためにも、リンパ浮腫になってしまった場合は、残ったリンパ管の機能を助けるためにも、体重のコントロールには特に気を付ける必要があります。
運動によって腕や脚の筋肉を使うことは、筋肉のポンプ機能で静脈の血液が心臓に戻ることを助けます。静脈の血液が順調に流れることは、リンパの流れにとっても大切です。リンパ液の作られる量や、リンパ管と静脈が重なっている部分での流れやすさに影響するためです。
また、リンパ管やリンパ節は免疫の細胞の機能に大きくかかわっているため、リンパ節を切除する手術などでリンパの流れに滞りができた腕や脚は、免疫の機能が落ちているかもしれないと考える必要があります。手術した側の腕や脚に傷をつけない、排水口の掃除では手袋をする、水虫などに特に注意するなど、日ごろから細菌の入り口とならないように注意することが大切です。
当院でのリンパ浮腫の治療
当院では超微小外科の技術を用いた、リンパ管細静脈吻合(LVA)を中心とした治療方法を行っています。局所麻酔下に、顕微鏡下に直径0.5mm前後のリンパ管と皮下静脈を吻合し、リンパ液の通り道(バイパス)を作成してあげます。
バイパスを流すための動力は、リンパ管やリンパ節のポンプ機能です。なるべく早期で元気のよいリンパ管を用いてバイパスしてあげる方が、より高い治療効果が期待できます。
上肢ではある程度進行したリンパ浮腫であっても、LVA後に圧迫が不要となる例が多く経験されますが、心臓からより遠く、静脈圧の高い下肢においては、非常に初期のリンパ浮腫では40%程度の例で圧迫が不要になったものの、進行したリンパ浮腫では、圧迫が不要になることは困難であったと報告されています[8] [9]。
進行したリンパ浮腫においても、手や足の太さの改善や、蜂窩織炎(皮下組織の感染)の減少、圧迫圧の軽減などの効果は多くの例で得られます。
進行したリンパ浮腫では、脂肪吸引などの減量手術を組み合わせたり、リンパ組織の移植手術などを行ったりする場合もあります。それぞれ、適切な圧迫療法に取り組むことができるかどうかや血管の病気の有無などをチェックして、治療の適応を相談、決定していく必要があります。
当院での手術は、局所麻酔を使用し日帰りで行っています。
治療の症例紹介
お問い合わせ・ご予約はこちら
ご不明点や不安な点は
メールフォームからご相談ください。
〒104-0061 東京都中央区銀座2-8-19 FPG links GINZA 6F
診察から手術の流れ
初診
診察をし、治療と検査についてご説明します
(1)検査:上肢
(2)撮影:上肢

(3)検査:下肢
(4)撮影:下肢

(5)ICGリンパ管造影

(6)注射
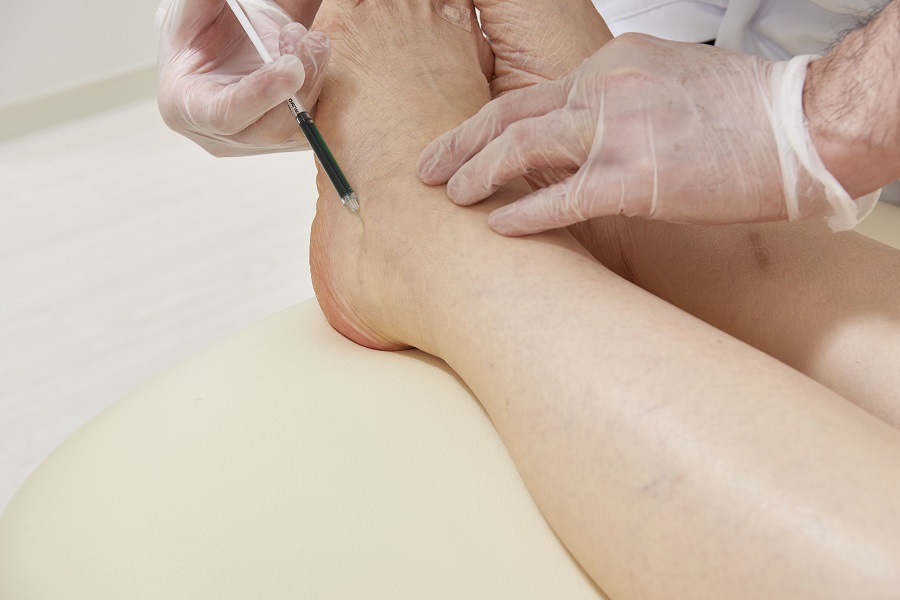
(7)エコー検査
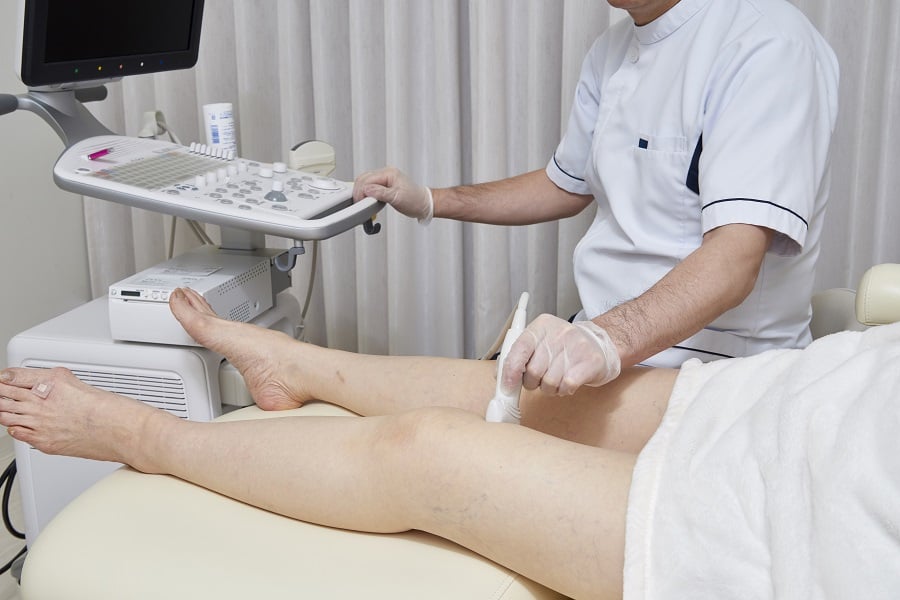
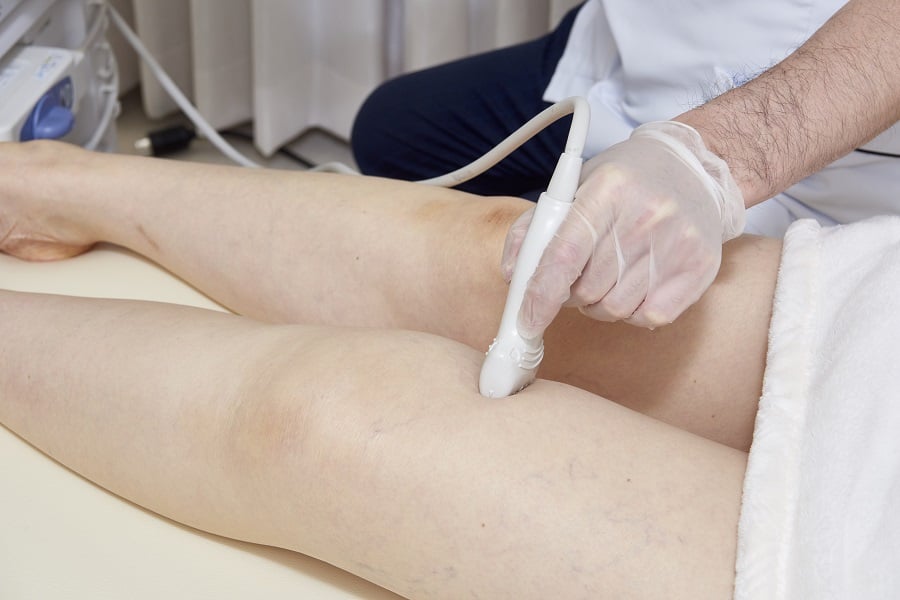
※CT・MRI・リンパシンチグラフィなど必要な場合は提携医療機関を受診していただきます
初診から手術までの流れ
(1)初診
- ・診察や検査の流れをご説明します
- ・計測や写真撮影、高周波エコー検査、ICGリンパ管造影で診断します
- ・患者様と一緒に今後の治療方針を立てます
- ・手術適応で手術をご希望の場合は、術前検査として、血液検査を行います
- ・手術の具体的な説明と手術後の過ごし方の説明
- ・手術のご予約
(2)手術当日
- ・ご予約時間にご来院ください
- ・再度医師により詳しい説明を行います
- ・必要に応じてICGリンパ管造影を行います
(3)手術後
- ・皮膚切開したところに防水テープを貼ります(溶ける糸を使うので消毒抜糸は必要ありません)
- ・弾性ストッキングまたは弾性包帯で圧迫をします
- ・局所麻酔なので、終わったらすぐに歩いてお帰りいただけます
(4)再診
リンパの流れは、術後半年程度で再度検査することをお薦めいたします。
手術後に気を付けること
術後検査までの期間は術前同様の圧迫治療を続けることをお薦めしています。
※遠方からの方などは、全国の提携している施設をご紹介いたします。
日帰り手術が可能な理由
- 医師に高い技術が求められる手術ですが、局所麻酔で短い手術時間で行われるため、低侵襲で患者様の身体にやさしい手術であること。
- 術後は早い段階から水分補給や食事の経口摂取が可能であること。
- 歩行やご自身での排泄も問題ないこと。
- 術後しばらくは運動制限がありますが、術後のケアは痛み止めや抗生物質の服用が主であること。
- 術後の痛みは、鎮痛剤で問題なく対処できること。
日帰り手術のメリット
- 局所麻酔で低侵襲の手術であるため、麻酔による術後の不快感が少ない。
- 家庭や仕事を考えて手術をためらわれている方も、日帰り手術であれば日常生活の延長上で受けることができる。
- 入院に関する諸費用がかからない。(費用を抑えられる)
- 入院生活で生じる煩わしさやストレスなど精神的負担がない。
ご相談前にご確認ください
当クリニックでは、悪性腫瘍(がん)の治療後のリンパ浮腫の患者様を多く診療しています。リンパ浮腫は一度発症してしまうと生涯病状が進むリスクがあるので、なるべく早期に治療を開始することが勧められますが、一方で、悪性腫瘍の治療直後は体力が落ちていたり、補助療法が優先される場合も多くあります。
日帰りリンパ管静脈吻合手術は低侵襲な治療なので、乳がんのホルモン療法中の治療は問題ありません。白血球減少の頻度の少ない抗がん剤治療中で主治医の先生の許可が得られた場合、治療の合間に施行できることもあります。悪性腫瘍の補助療法が終了する以前に受診する場合は、主治医の先生にご相談の上、紹介状を作成していただいて、当クリニックと連携をとっていただくことをお勧めします。
先生選びで気を付けること
リンパ管静脈吻合術(LVA)は非常に高度かつ熟練した技術を有する手術で、スーパーマイクロサージャリーの領域(超微小外科)で、0.5㎜以下の血管やリンパ管をつなぎ合わせる技術を持つ医師のみができる手術です。
未熟な医師が行うと、リンパ管を損傷し、リンパ液が漏れだし、その結果としてリンパ浮腫の進行を促進してしまうことがありえます。
また、リンパ浮腫は長期的に再び悪化してくることや、年齢や体重の変化の影響を受けることもあります。永く一緒に歩んでくれる医師と治療に取り組むことをお薦めいたします。
手術のリスクや合併症について
皮膚切開部位からリンパ液が漏れる、皮膚切開をした傷跡が目立つ、といった合併症が生じることがあり得ますが、当院の医師は、長年に渡りリンパ管静脈吻合術(LVA)を行っていて、経験豊富な医師ばかりなため、これらの合併症などの心配は極めて少なくなっています。
リンパ管静脈吻合術の費用
こちらの手術は保険適応診療です。
「高額療養費制度」の事前申請(限度額適用認定証の交付)をすることで、自己負担額は5~30万円程度におさえられます。(※上限額は年齢や所得によって異なります)
限度額適用認定証の申請から交付の手続きには1~2週間程度かかるため、事前にご加入の保険組合などにお問い合わせください。
診断書・各種証明書発行費用
- 診断書・各種証明書等発行
- 8,800円
- 英文での診断書・各種証明書等発行
- 1ページにつき17,600円
(税込)
よくある質問
-
 LVA手術とはどのような手術ですか?
LVA手術とはどのような手術ですか?リンパ管静脈吻合術といって、下肢や上肢でリンパ管と静脈のバイパスを作り、新たなリンパ管の流れを作る手術です。局所麻酔をし、顕微鏡を覗きながら直径0.5mm前後のリンパ管と皮下静脈を吻合し(つなぎ合わせ)ます。
-
 LVA手術にはどのくらい費用がかかりますか?
LVA手術にはどのくらい費用がかかりますか?手術費用は健康保険の対象となります。また、高額療養費制度の適用があります。民間の医療保険の対象もなります。
-
 LVA手術での入院期間はどれくらいですか?
LVA手術での入院期間はどれくらいですか?大学病院などでは入院で行われることもありますが、銀座リプロ外科では日帰りの手術が可能です。
-
 なぜ日帰り手術が可能なのですか?
なぜ日帰り手術が可能なのですか?低侵襲で体への負担が少なく、小切開で痛みの少ない局所麻酔で手術を行うことができます。術直後から水分や食事の経口摂取、歩行などが可能です。
-
 LVA手術の傷跡は残りますか?
LVA手術の傷跡は残りますか?皮下脂肪の厚さによって1cm未満~2cm程度の切開が必要です。体質にもよりますが、傷跡はほとんどの場合とても薄くなり、気になるほどの傷跡にはなりません。
-
 手術後も治療は続けなくてはなりませんか?
手術後も治療は続けなくてはなりませんか?術後に症状改善がみられても、再び症状が出るリスクを軽減するため、原則として弾性着衣による圧迫療法は継続して行ってください。
当院では、術後のケアや弾性着衣の履き方など、なんでもご相談いただけるリンパルームを併設しています。お気軽にご利用ください(完全予約制) -
 自分のリンパ浮腫の状態にあった治療方法がわかりません
自分のリンパ浮腫の状態にあった治療方法がわかりませんリンパ浮腫は、早期発見・早期治療で進行を抑え、症状を軽減することが可能です。
がんの手術場所によって発症しやすい場所がある程度決まっているので、日ごろからむくみがないか確認し、違和感があればなるべく早く受診し、専門医と治療方法を相談しましょう。
日帰りLVA手術パンフレット
担当医師

佐久間 恒(さくま ひさし / Sakuma Hisashi)
- 東京歯科大学市川総合病院 形成外科 講師・診療科長
- 慶應義塾大学医学部形成外科 非常勤講師
-
【専門】
- マイクロサージャリー、リンパ浮腫、顔面神経麻痺の外科的治療
-
【資格】
- 日本形成外科学会専門医
- 日本形成外科学会 再建・マイクロサージャリー分野指導医
- 日本顔面神経学会 評議員

秋田 新介(あきた しんすけ / Akita Shinsuke)
千葉大学 形成外科 講師
- 千葉大学 フロンティア医工学センター 講師 (兼任)
-
【資格】
- 日本形成外科学会専門医
- 日本リンパ浮腫学会評議員
- 日本リンパ浮腫治療学会評議員
- 日本形成外科学会小児形成外科分野指導医
- Plastic and Reconstructive Surgery Global Open Editorial Board
リンパ浮腫は、乳癌や婦人科悪性腫瘍の術後に多い病気ですが、そのほかの原因の場合やはっきりした誘因のない原発性リンパ浮腫という病気もあります。
リンパ管細静脈吻合、リンパ組織移植、脂肪吸引などの技術の発展によりリンパ浮腫の外科治療の成績が近年非常によくなりました。
一方で診断、治療について標準化が進んでおらず、お一人で悩まれている方が多いのではないかと思います。
是非、ご相談ください。

鈴木 悠史(すずき ゆうし / Suzuki Yushi)
- 慶應義塾大学病院 形成外科 特任助教
-
【専門】
- 形成外科一般
- リンパ浮腫
- マイクロサージャリー
-
【資格】
- 日本形成外科学会専門医
- 日本抗加齢医学会専門医
- World Society of Reconstructive Microsurgery Active member
参考文献
[1] 佐久間 恒,竹丸雅志,鈴木悠史
【患者に寄り添うリンパ浮腫診療-診断と治療-】侵襲が少ないリンパ機能再建 リンパ管静脈吻合術(LVA)のシンチタイプ別治療成績と静脈評価を加味したLVA治療戦略.PEPARS,188: 29-42, 2022
[2] 佐久間 恒,竹丸雅志
【リンパ浮腫に対する最新研究と治療戦略】静脈機能評価を加えた下肢リンパ浮腫治療戦略-特に微小動静脈瘻を伴う難治性リンパ浮腫について-.リンパ学, 44 (1): 32-35, 2021
[3] 佐久間 恒
【四肢のリンパ浮腫の治療】下肢リンパ浮腫に対するMR Lymphangiography ICG蛍光造影法との比較.PEPARS,22: 23-28, 2008
[4] Akita S, Mitsukawa N, et al. Early diagnosis and risk factors for lymphedema following lymph node dissection for gynecologic cancer. Plast Reconstr Surg. 2013; 131: 283-90.
[5] Akita S, Nakamura R, et al. Early Detection of Lymphatic Disorder and Treatment for Lymphedema following Breast Cancer. Plast Reconstr Surg. 2016; 138: 192e-202e.
リンパ浮腫は、時間がたってから診断される例がこれまでは多かったのですが、婦人科悪性腫瘍術後や、乳がん手術後に定期的にICG蛍光リンパ管造影を用いてリンパ管機能を検査したコホートスタディでは、リンパ節郭清から一年以内に、多くの例で、画像検査上の慢性リンパ浮腫の所見は出現していることが確認されています。周径の変化が訪れるよりも早くに、四肢の張りや疼痛、感覚異常を感じる時点で、画像上の変化は始まっているのです
[6] Akita S, Mitsukawa N, Kazama T, Kuriyama M, Kubota Y, Omori N, Koizumi T, Kosaka K, Uno T, Satoh K.
Comparison of lymphoscintigraphy and indocyanine green lymphography for the diagnosis of extremity lymphoedema.
J Plast Reconstr Aesthet Surg. 2013: 792-8.
早期のリンパ浮腫を同定するのに、gold standardとしてはリンパシンチグラフィという画像検査が用いられてきましたが、RIの施設のある一部の病院でしか検査が施行できず、放射線被ばくする検査であるという問題もあります。ICG蛍光リンパ管造影によるリンパ浮腫の重症度判定は、シンチグラフィの重症度判定と強い相関が認められるとともに、ICG蛍光リンパ管造影の方が、ごく初期の変化を検出する能力に優れていることが示されています。
[7] Akita S, Mitsukawa N, et al. Suitable therapy options for sub-clinical and early-stage lymphoedema patients. J Plast Reconstr Aesthet Surg. 2014; 67: 520-5
婦人科悪性腫瘍に対するリンパ節郭清手術後の患者様において、ICG蛍光リンパ管造影で、臨床症状が現れる前のごく初期の変化(splash pattern)がみられる場合は、そうでない場合の、1.62倍、後々はっきりとした慢性リンパ浮腫に発展する可能性が高いことがしめされています。
ICG蛍光リンパ管造影慢性リンパ浮腫に発展したサインは,stardust patternと言いますが、下肢リンパ浮腫において、stardust patternが出現した初期にリンパ管吻合を行った場合、44.8%の患者で圧迫治療は不要となったと報告されています。
[8] Akita S, Yamaji Y, et al. Intraoperative Detection of Efferent Lymphatic Vessels Emerging from Lymph Node during Lymphatic Microsurgery. J Reconstr Microsurg. 2019; 35: 372-378.
ICG蛍光リンパ管造影は低侵襲な検査ですが、ヨードアレルギーの方には使用できない、注射ですから少しは痛みがある検査方法です。下肢リンパ浮腫において、ICG蛍光リンパ管造影における初期の変化が出ている段階で、足の付け根(鼠径)のリンパ節の大きさやそこから流出するリンパ管の太さに変化が出始めていることが報告されています。ICGの検査が受けられない場合や、ICGの検査に不安がある場合は、まずは超音波検査を行ってみることも可能です。
[9] Akita S, Mitsukawa N, et al. Comparison of vascularized supraclavicular lymph node transfer and lymphaticovenular anastomosis for advanced stage lower extremity lymphedema. Ann Plast Surg. 2015; 74: 573-9.
一方で、進行したリンパ浮腫においては、LVAを用いて四肢の太さを細くすることや蜂窩織炎の頻度を下げることは可能であり、他の外科治療法(リンパ節移植)と比較して、合併症がずっと少ないため、優れた治療法と言えますが、圧迫療法をしなくてよくなることは極めてまれです。進行したリンパ浮腫においては、LVAと適切な圧迫治療を組み合わせて、最適なケアを確立していくことが大切です。

このページの監修医師


 初診のご予約
初診のご予約 再診のご予約
再診のご予約