
「精液検査で精子の動きが悪いと指摘されたが、どうしたら良いのかわからない」とお悩みではありませんか。
精子の動きが低下する精子無力症は、自然妊娠の可能性を下げる要因となります。精索静脈瘤やホルモン異常など、さまざまな原因が隠れているため、患者さんに合った対策・治療を行うことが非常に大切です。
本記事では、精子の動きが悪くなる理由と改善方法を解説します。検査方法や自身でできる対策についても詳しく紹介するので、妊活に前向きに取り組みたい方はぜひ参考にしてください。

男性不妊の40%にある精索静脈瘤は、精巣やその上の精索部(精管、血管、神経、リンパ管などを覆う膜)に静脈瘤(じょうみゃくりゅう・静脈の拡張)が認められる症状のことを指します。一般男性の15%に認められ、男性不妊症患者の40%がその疑いであるとされています。
精子の動きが悪い状態とは、運動率が低いことを指します。精子の運動率が低いと自然妊娠しにくくなるのみならず、人工授精や体外受精でも妊娠率が低下します。
精子の構成要素は、頭部・中片部・鞭毛(べんもう)の3つです。精子は、中片部にあるミトコンドリアをエネルギー源に、細長い尻尾のような形をした鞭毛を動かして動きます。
以下の2点を確認し、精子の運動率に関して理解を深めましょう。
精子の動きが悪い状態を放置すれば不妊治療が長期化しかねないため、早めに対策を始めることが大切です。
精子無力症とは、精子の運動率がWHOの基準値を下回り、妊娠が難しくなる状態です。以下のWHOの基準値を下回ると、精子無力症と診断されます。
|
運動率
|
42%
|
|---|---|
|
前進運動率
|
30%
|
精子の動きが悪い原因は、精液・遺伝子の異常や細菌感染など、解明されていない部分も多く存在します。原因には個人差があるため、患者さんに合った対策・治療の実施が重要です。
精子無力症と、精子の数が少ない「乏精子症」を併発するケースもよくあり、精液検査の結果に基づく迅速な対処が求められます。
精子の動きが悪いことが妊娠成立に対して与える影響は、以下のとおりです。
人工授精も体外受精も、自然妊娠と同様に、最終的には精子が自身の力で卵子と受精する必要があるため、運動率の低さは成功率の低下につながります。
自然妊娠を望んでいる方だけでなく、人工授精や体外受精で子どもを授かろうとしている方にとっても、精子の動きの悪さを改善することが肝心です。
精子の動きが悪いかどうかを正確に確認する方法は、精液検査です。
精液検査は泌尿器科や不妊治療専門クリニックで受けられます。精子の数・形・動きなどを顕微鏡で分析し、WHOが定める医学的根拠の高い基準値と比較して状態を評価します。
精液検査の結果は体調によって変動するため、3日の禁欲期間を経て、2回以上行われることが一般的です。
自宅で精液を採取して提出する方法もありますが、容器が日に当たらないようにし、人肌程度の温度に維持して30分以内に提出することが必要です。
精子の動きが悪いことは自覚できないため、1年以上妊活してもパートナーが妊娠しない場合は早めに検査を受けましょう。精液検査を受ければ、結果をもとに適切な対策・治療方針を決められます。
精子の動きが悪くなる原因として、主に以下の6つが挙げられます。
精子の運動率が低下する原因を押さえ、動きを改善させる対策に向けて1歩を踏み出しましょう。
以下の生活習慣や特徴は、精子の動きの悪さにつながり、妊娠率を下げる可能性があります。
|
生活習慣や特徴
|
精子の運動率に悪影響を与える理由
|
|---|---|
|
喫煙
|
活性酸素の産生増加
|
|
過度なアルコール摂取
|
|
|
栄養バランスが偏った食生活
|
|
|
肥満気味
|
|
|
締め付けが強い衣類の着用
|
精巣の血流低下
|
|
長時間にわたる自転車の運転
|
|
|
長湯
|
精巣の温度上昇
|
|
膝の上でのパソコンワーク
|
活性酸素による酸化ストレスが増加すると、精子の運動率が低下します。精巣の血流が悪くなったり、温度が上昇したりすれば、動きの良い精子が造られにくくなるでしょう。
精巣機能を下げる生活習慣は早急に見直すことを推奨します。
精巣や精路の異常は、精子の動きが悪くなる原因の1つです。
精巣とは、睾丸(こうがん)とも呼ばれ、男性ホルモンであるテストステロンの分泌や精子の生成といった役割を担っています。精子が造られたあと、体外に排出されるまでの通り道が精路で、精巣上体・精管・尿道の3つで構成されます。
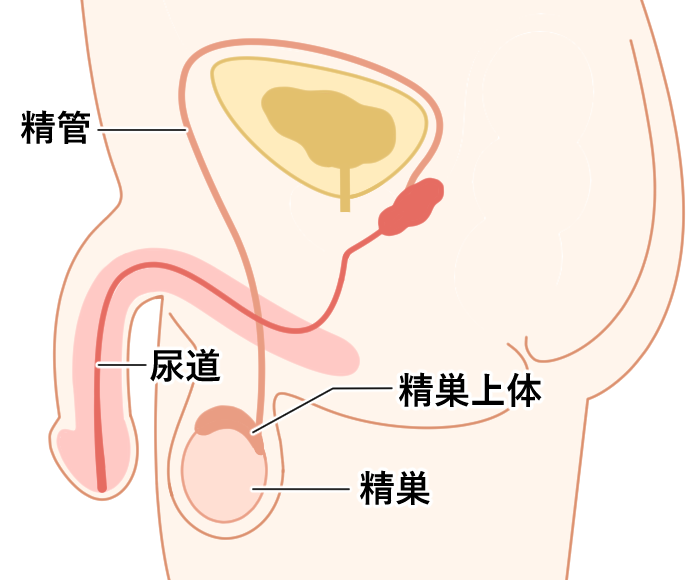
以下は、精子の動きに悪影響を及ぼしうる精巣や精路の異常です。
|
精巣の異常
|
精索静脈瘤
|
|---|---|
|
精路関連の異常
|
|
精索静脈瘤は、男性不妊の40%もあり精巣の血流悪化と温度上昇を引き起こし、運動率を含む精子の質を低下させます。
前立腺炎により、精液の成分が変化すると、精子の動きが悪くなることがあります。精巣上体は、精子の成熟に大きく寄与するため、炎症が起きると本来の機能が阻害されかねません。精巣上体の働きを悪化させる可能性がある性感染症にも注意が必要です。
精巣や精路の疾患は自覚症状が少なく、精液検査や超音波検査で発見されるケースが多いといえます。
ホルモンバランスの乱れにより内分泌系の機能が低下すると、精子の動きが悪くなる可能性があります。正常な精子の産生を促す主なホルモンは、黄体形成ホルモン(LH)と卵胞刺激ホルモン(FSH)、テストステロンの3種類です。
ホルモンバランスを崩す原因としては、以下の4つが挙げられます。
ホルモンバランスの乱れは、精子の産生以外にも性機能の低下や性欲減退など、妊活に悪い影響を与えかねないため、可能な限り整えることが重要です。
酸化ストレスの蓄積も、精子の動きを悪くします。酸化ストレスとは、体内で活性酸素が過剰に増加し、抗酸化作用とのバランスが崩れた状態です。
活性酸素は、精子のエネルギーの源であるミトコンドリアにダメージを与えたり、細胞膜の脂質を酸化させたりして運動率低下を招きます。
酸化ストレスを高める原因は、以下のとおりです。
精索静脈瘤では、温かな血液が陰のうのあたりに留まるので、精巣の温度上昇が起こります。精巣が温まると、酸化ストレスが増加する恐れがあります。
精子の動きが悪くなる原因の1つは、長期間にわたる禁欲で、以下のようなメカニズムで運動率が低下しかねません。
結果として、射精しない期間が長くなるほど、死んでしまったり運動率が下がったりした精子が増加する可能性があります。
WHOの基準で推奨される禁欲期間は、2~7日です。一方で、禁欲期間が2日以内のほうが妊娠率は高まるという研究結果もあります。特に顕微授精をする場合は、禁欲期間の短いより新鮮な精子を使用した方が良いです。
長期にわたる禁欲に心当たりがあれば、期間を見直しましょう。
精子の運動率は、以下のような病気や服薬の影響によっても低下することがあります。
|
病気
|
|
|
|---|---|---|
|
薬
|
|
病院で特別な医療処置を受けたり、薬を服用したりする場合は、前もって医師に妊活をしている旨を伝えることが重要です。
精液検査で精子の動きが悪いことがわかった場合は、以下のような検査が行われます。
精子の運動率低下には、精巣やホルモンの異常が隠れているケースが多いため、効果的な対処に向けて原因を確認する必要があります。
視診・触診は、精子の動きが悪い原因を見つけるために重要な検査です。医師が、陰のう・精巣・精巣上体・精管・血管の状態や、痛み・違和感の有無を確認します。
精索静脈瘤は、視診や触診で発見される可能性がある病気の1つです。浮き出る血管や陰のう・精巣のサイズの左右差などが見られれば、精索静脈瘤が疑われます。
視診・触診は、基本的に痛みをともなわず、短時間で終了します。視診・触診後、必要に応じて超音波検査や採血によるホルモン検査が実施されるという流れです。
超音波(エコー)検査も、精子の動きが悪い場合に行われる検査の1つです。精巣や精巣上体・血管の状態や、血流の異常の有無などを画像を見ながら調べられます。
超音波検査は、精索静脈瘤の診断に有効で、静脈血の逆流や静脈の拡張を確認できることが大きなメリットです。停留精巣や精巣腫瘍なども見つけられ、不妊の原因となる疾患を早期に特定するためにも役立ちます。
短時間で痛みをともなわずに受けられるので、男性不妊や陰のうの左右差が疑われたら超音波検査を受けましょう。
採血によるホルモン検査は、精子の動きが悪い原因を調べるうえで大切な検査です。
精巣は下垂体から分泌されるホルモンの指令を受け、精子を造っています。下垂体ホルモンの量が減少すると、精子を造り出す機能も低下しかねません。
複数のホルモン値を調べ、分泌バランスが乱れていないかを調べることが重要です。ホルモン値の異常により起こることを以下の表にまとめました。
|
ホルモン値の異常
|
影響
|
|---|---|
|
黄体形成ホルモン(LH)
分泌低下
|
テストステロン不足により正常な精子形成が阻害される
|
|
卵胞刺激ホルモン(FSH)
分泌低下
|
精巣機能が低下する
|
|
テストステロン
分泌低下
|
|
|
プロラクチン
過剰分泌
|
LH・FSH・テストステロンの分泌が抑制される
|
ホルモンの分泌異常による自覚症状は少ないため、血液検査で数値を確認することが必要です。
精子無力症の背景にホルモン異常が隠れている場合があります。ホルモン検査は、精子の動きが悪い原因を早期に突き止め、適切な対処方針を立てるうえで重要な役割を果たします。
精子の動きが悪い状態を改善するためには、以下の3つを実践することが有効です。
自身の生活を見直すことからはじめ、精子運動率の回復を目指しましょう。
精子の動きを回復させるには、以下のような生活習慣の改善が効果的です。
タバコは精子の動きと強く関連しており、喫煙する男性はしない方と比較して、前進運動率が低かったと報告する研究もあります。
適度な運動も、精子運動率の改善には大切です。毎日30分程度のウォーキングや週に3~4日のジョギングをおすすめします。
生活習慣の改善がストレスにならないよう、自身のペースで取り組んでください。
運動率アップに向けて、以下の表を参考に精子の動きを良くすることにつながる栄養素を積極的に摂取しつつ、バランスのとれた食事を心がけることが大切です。
|
栄養素
|
主な働き
|
多く含まれる食品
|
|---|---|---|
|
タンパク質
|
|
|
|
ビタミンB群
|
DNA合成や細胞分裂に関与する
|
|
|
亜鉛
|
精子・テストステロン生成に関わる
|
|
|
コエンザイムQ10
|
精子の質を改善させる
|
サプリメントでの摂取推奨
|
砂糖を多く含む菓子類・清涼飲料水や、ソーセージのような加工肉の摂取率が高い食事は、精液所見を悪化させる可能性があります。
バランスの良い食事は、健康維持や肥満防止、安眠にもつながるため、さまざまな食材を取り入れましょう。
ストレスの軽減は、精子の動きの改善に直結します。ストレスが溜まると、ホルモンバランスが乱れたり、活性酸素を過剰に発生させたりし、精子の運動率低下を招きます。
ストレス管理の方法の具体例は、以下のとおりです。
自分なりのストレス解消法を見つけ、継続することが精子の質改善につながります。
精子の動きが悪い「精子無力症」の治療法は、以下のとおりです。
精子の運動率を低下させている原因に応じて、適切な治療法を選択しましょう。
精子の動きが悪い場合は、以下のサプリメントや漢方薬の服用を勧められることがあります。
|
サプリメント
|
|
|---|---|
|
漢方薬
|
|
薬物療法により、活性酸素の影響の減少や精巣の血流改善が期待できます。精子の動きが良くなるといった効果が出るまでには時間がかかるため、3〜4か月は服薬を継続しながら様子を見てください。
ただし、サプリメントや漢方薬の服用は根本的な治療にはなりません。精索静脈瘤がある際は、根本治療である手術を受けることがおすすめです。
精子の動きが悪く、血液検査でホルモン値の異常が見つかった場合は、ホルモン補充療法が検討されます。皮下注射によって不足しているホルモンを補い、精巣の働きを正常に近づけることで精液所見の改善を図ります。
精巣機能の回復のために用いられるホルモン剤の例は、以下のとおりです。
特に、低ゴナドトロピン性性腺機能低下症によってホルモンの分泌低下が起き、精子の運動率が下がっている場合は、ホルモン補充療法が有効です。
自然妊娠がなかなか叶わず、精子の動きを良くすることが困難なケースでは、生殖補助医療が検討されます。生殖補助医療とは、卵子や精子、胚を体外で操作する高度な技術を用いた不妊治療法で、具体例は以下のとおりです。
|
人工授精
|
女性の排卵時期に合わせて精子を子宮内に人工的に注入する
|
|---|---|
|
体外受精
|
卵子と精子を体外で受精させたあと、受精卵を子宮に移植する
|
|
顕微授精
|
体外で精子を卵子内に直接注入して受精させる
|
精子の運動率が低い方でも妊娠率アップが望めますが、精液所見が悪いと成功率は下がります。生殖補助医療を試す前に、精索静脈瘤手術をはじめとする方法で精液所見の改善を図ることが大切です。
精子の動きが悪く、精索静脈瘤が見られる場合は、根本的な治療法である手術が有効です。外科的治療は、視診・触診で見つかるほど進行した精索静脈瘤が認められる方に対して推奨されます。
精索静脈瘤の手術では、こぶ状の精索静脈を縛って切り離し、逆流を防止することで、精液所見の改善や妊娠率の向上を期待可能です。さまざまな術式があり、執刀医によっても合併症のリスク・精液所見の改善率・再発率などが異なります。
精索静脈瘤の手術は、信頼できる泌尿器科で受けましょう。
精索静脈瘤は、男性不妊原因の40%もあり治療可能な疾患です。精子の動きの悪さを精索静脈瘤手術によって改善したいなら、「日帰り顕微鏡下精索静脈瘤手術・ナガオメソッド」がおすすめです。約2.5cmの小切開で、精管・動脈・リンパ管・神経を一本一本温存し、逆流する静脈のみを確実に遮断する高精度な手術です。
ドプラ血流計で重要な動脈を確認し、外陰部静脈(外精静脈)も丁寧に処置するため、合併症と再発のリスクを低く抑えられます。当院における治療成績は、以下のとおりです。
|
精液所見の改善率
|
87%
|
|---|---|
|
再発率
|
0.1%
|
所要時間はおよそ1時間で、局所麻酔なので手術を受けた日のうちに帰宅できます。
「精索静脈瘤があるかどうか知りたい」という方は、ぜひ当院で診察と超音波検査をお受けください。
精子の動きが悪いことにお悩みの方には、当院でのご受診を推奨します。
当院は、高度な外科手術による男性不妊治療を専門とする泌尿器科クリニックです。精子の動きの悪さにつながる精索静脈瘤に対しては、「日帰り顕微鏡下精索静脈瘤手術・ナガオメソッド」という手術を行なっています。
検査を受けて精索静脈瘤を発見し、適切な処置で精液所見が改善すれば、自然妊娠や生殖補助医療の成功率が高まります。
当院には生殖医療の第一人者が在籍しており、多くの患者さんの妊娠をサポートしてきました。「精液検査で精子の動きの悪さを指摘されたけど、自然妊娠を目指したい」という方は、ぜひご相談ください。


銀座リプロ外科では年間800例を超える精索静脈瘤手術を行っております。中でも永尾光一医師はナガオメソッドにより20年以上、精索静脈瘤手術をしており、その手術数は10,000例程度となります。日本ではまだあまり知られていない診療が多いですが、より多くの患者様に気軽に相談していただければと思っております。
c 2019 Association of Microsurgery, Ginza Reproductive Surgery.