
このページの監修医師
Click here for English page
One-day microsurgical low ligation varicocelectomy surgery (Nagao method)

このページの監修医師
当院では、年間1,000例近く精索静脈瘤手術をいたしております。また、当院で主に執刀される永尾医師はナガオメソッドにより20年以上、精索静脈瘤手術をしており、その手術数は9,000例程度となります。
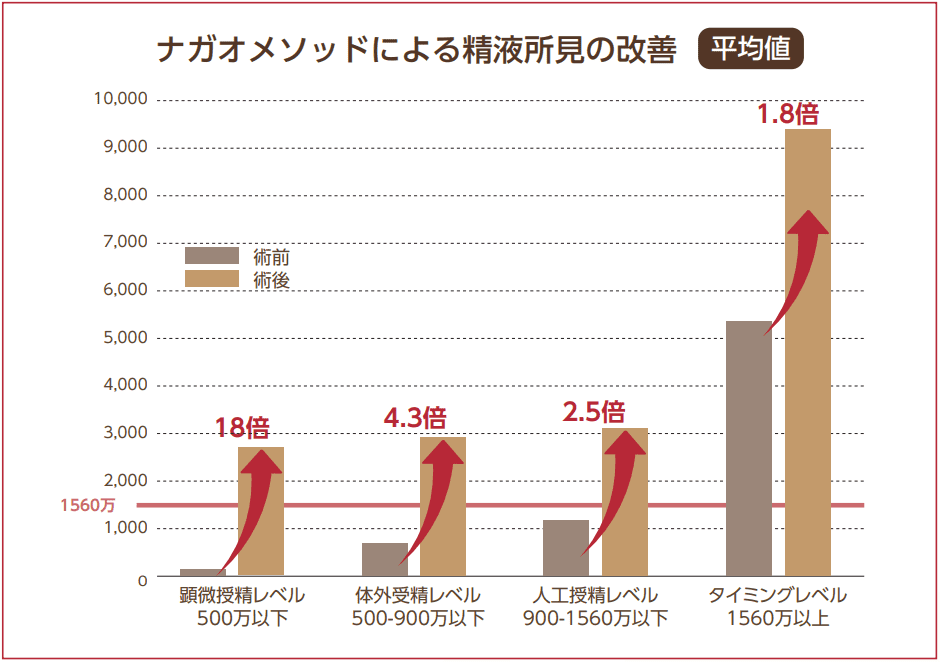
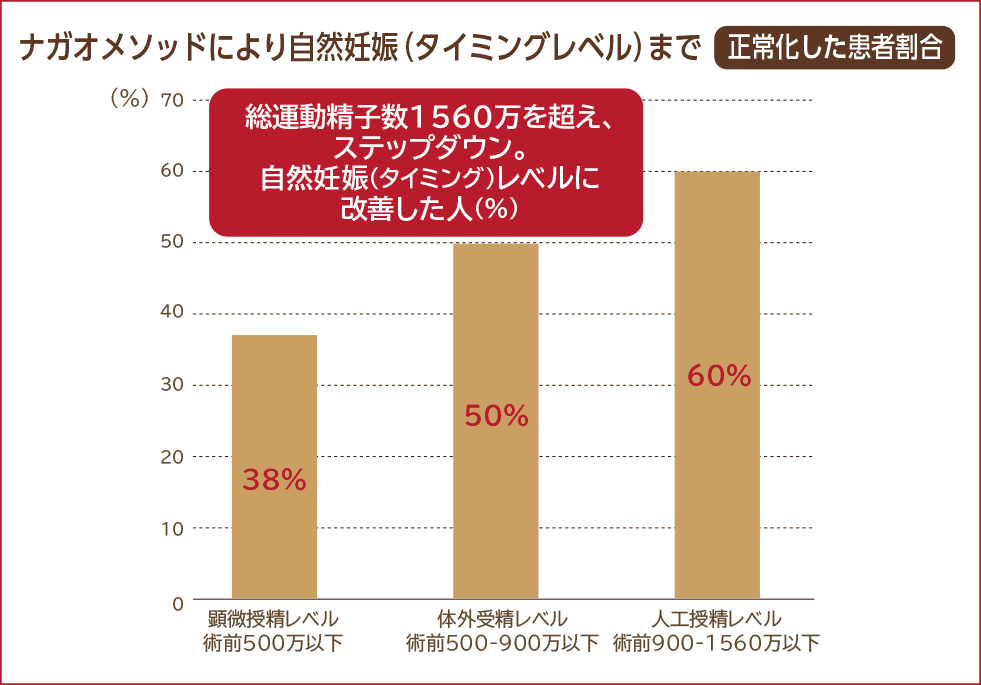
顕微鏡下精索静脈瘤低位結紮術・ナガオメソッドの優位性と精液所見の改善について説明していますので是非ご覧ください。
精索静脈瘤の手術は2018年より保険適用になり、手術をされる患者さんは増えてきております。
ナガオメソッドは必要なもの全てを残すので、一般的な手術に比べて機能の低下や合併症も殆どなく、精液所見の改善も87%(※1)と高い結果を得られています。
男性不妊でお悩みの方は東邦大学の永尾教授が開発したナガオメソッドによる精索静脈瘤手術をご検討ください。
(※1 データ出典:Nagao K ,Nakajima K :One day microsurgical varicocelectomy under local anesthesia.International Federation of Fertility(IFFS)/ Japan Society for Reproductive Medicine(JSRM) International Meeting 2015*(Symposium)* ,Yokohama,2015 4)
顕微鏡下精索静脈瘤低位結紮術には、高度なマイクロサージェリーの技術が必要になります。
ナガオメソッドを開発した東邦大学の永尾教授は医師になってからずっとマイクロサージェリー手術を継続しています。
ナガオメソッドは、精索および外精組織から、血管・リンパ管・神経を1本1本丁寧に分離して確認して、逆流静脈だけ結紮します。
なれないところでは手術時間4時間だった聞いていますが、トレーニングを積めば1時間で可能になりますが、時間は症例により長くなることもあります。
外科手術は、術者の技術に左右されますので、より簡便な方法で行うところも多くあります。
例えば、精管1本、動脈1本を確保して、それ以外の組織を一括で結紮(しばる)術者もいます。
精巣が壊死しなければよいと考えている術者がいることです。
しかし、精巣機能を改善する目的で手術を行うのに、残りの動脈・神経・リンパ管を結紮してしまうのでよくないと考えられます。
顕微鏡手術の十分なトレーニングを受けたマイクロサージャンではない研修医には、顕微鏡下高位結紮術を推奨しています。
高位とは体の高い位置ということで、静脈は体の上の方に行くほど太く本数も少ないので手技が優しく、動脈損傷してもバイパス動脈があります。
日帰り顕微鏡下精索静脈瘤低位結紮術・ナガオメソッドの概要をご紹介します。
問診
奥様のご年齢やこれまでの不妊治療歴をお尋ねします。
既往歴、内服薬、アレルギーの有無などを伺います。
触診
陰嚢サイズ、精管の有無、精巣上体の炎症の有無などを診察します。
エコー検査
精巣内の状態を確認します。(石灰化や精巣腫瘍の有無など)
静脈の径を左右それぞれ計測します。
静脈内の逆流の有無や程度も測ります。
剃毛をしてご来院いただきます。
お食事は、ご来院予約の3時間前までにお済ませいただいております。
手術自体は1時間程度で終わります。
傷はなるべく小さくするため、2.5センチ切開します。
それよりも小さい切開だと、外精逆流静脈を拾えなくなるので、再発のリスクが高まります。
身体への負担と、再発のリスクの両面を考えた、一番最適な切開幅です。
翌日からシャワーが可能です。婦人科治療で、奥様のタイミングに合わせる場合、採精も可能です。(※)
1週間後から、軽い運動、性交渉が可能です。
2週間後からは、筋トレなども可能です。
2カ月後からは、婦人科治療も可能です。
※精索静脈瘤があると、精子の遺伝子(染色体・DNA)がダメージしますので、婦人科治療は2カ月目からをお薦めしています。精液が良くなると、顕微授精・体外授精・人工授精・自然(タイミング)など全ての方法で、妊娠率・出産率が上昇し、流産・奇形児が減少します。また、この間、自然(タイミング)であれば行って大丈夫です。
麻酔で、最初に針を刺す時のみ痛みを感じます。ナガオメソッドの麻酔方法は、作用時間が長いもの、短いものの2種類の麻酔を組み合わせて、独自に開発した7段階麻酔法を行っています。痛みが出ることが予想される部位に少しずつ麻酔薬を追加し、より狭い範囲の剥離で手術を行います。
この方法で13歳から、殆ど痛みを感じることなく手術を行うことが可能となりました。
術後の痛みに関しては、個人差があります。痛みが出た時のためにロキソニンを処方していますが、何も痛みを感じず1錠も飲まなかったという方から、2~3日は痛んだが我慢出来ないほどではなかったなど、術後の痛みに関しては患者様それぞれです。
顕微鏡下精索静脈瘤手術・ナガオメソッドは、通常の手術とは異なり、とても高度な技術が必要な手術です。スーパーマイクロサージャンと言われる、超微小外科の領域の技術を持ち、更にトレーニングを積んだ医師のみができる手術で、現在、この手術ができる医師は、当院に所属しているほんの数名ほどです。大変高度な手技のため、できる医師も限定されていることから、当院ではこの手術を自費診療で行っております。
当院で行われているナガオメソッドは、精管、動脈、リンパ管、神経、悪い逆流静脈を1本1本確認し、特に最も大切な動脈はドプラ血流計で確認し、大事なものをすべて残し、悪い逆流静脈だけすべて結紮するという技術的にも高度な手術です。悪い逆流静脈を全て止めて、大事なものを全て残すので、血流障害やリンパ浮腫は起こりません。再発のリスクも0.5%と最も低くなってます。
これらの記録は術中に詳細につけ、患者様にお渡ししております。
また、痛みの部位を予め予測した6段階局所麻酔法によって、注射の痛み以外は殆ど痛みを感じることがありません。
更に、顕微鏡下に精索に到達するので、剥離範囲(傷の範囲)が狭く、術後の痛みも少なく、翌日から通常の生活に戻れます。
ご希望の患者様には、手術の様子をモニターでご覧いただけます。
モニターでご覧いただける、手術の様子を見る
※ 術中の患部の画像ですので、お気をつけてご覧ください。
一般的に行われている手術は、精管と動脈を一本または二本残し、その他のものは全てまとめて結ぶ手術です。結ばれたものの中には、複数の大事な動脈、リンパ管、神経があります。
例えば一般的に行われている一括結紮法をこの症例に当てはめると、動脈7本のうち6本を結紮してしまい血流悪化が考えられます。また、リンパ管9本を結紮してしまい、腫れの原因になります。更に、逆流圧力の強い逆流静脈全てを一本の糸で止めるだけでは、緩みやすく再発のリスクも高まります。
術後の患部の模様を見る
※ 術後の患部の画像ですので、お気をつけてご覧ください。
解説
| 温存 | |
|---|---|
| 精管 | 1本 |
| 動脈 | 1本 |
| 結紮 | |
|---|---|
| 神経 | 10本 |
| 動脈 | 6本 |
| リンパ管 | 9本 |
| 逆流静脈 | 32本 |
ナガオメソッドは、当院でのみ行っている技術です。
「良いものを全て残す手術を行っている」と説明する施設も増えていますが、手術内容が説明と本当に同じ内容かなど注意が必要です。また、「良いものをある程度残す」など中途半端な剥離は、再発リスクを高めます。
執刀する医師のマイクロサージャリーの経験や、これまでの症例数、治療成績なども参考にされると良いでしょう。
一度受けた手術は、後戻りできないため、手術を受けるときは十分に検討されることをお薦めいたします。
精索内の重要な精管・動脈・リンパ管・神経をすべて確認して温存し、逆流静脈をすべて結紮し、さらに精索の外側にある外精動脈・外精リンパ管・外精神経もすべて温存し、外精逆流静脈も確認してすべて結紮する方法。外精血管・神経は、精索の外側にあるので確認するのに特別なスキルが必要です。
術者は、スーパーマイクロサージャン(超微小外科医)。マイクロサージャンは、微小血管吻合のトレーニングを受けており、通常のマイクロサージャンが直径 0.8mm~2mmの血管吻合を行うのに対して、スーパーマイクロサージャンは、直径0.3~0.5mmのリンパ管吻合や微小血管吻合を数多く行っている術者です。微小外科スキルが高い術者ですので、重要な精管・動脈・リンパ管・神経をすべて確認して温存し、逆流静脈をすべて結紮することが可能です。
動脈・リンパ管・神経損傷してしまうと精巣血流障害・精巣機能低下・精巣萎縮・陰嚢の腫れ・陰嚢水腫・痛みなどが発生し、逆流静脈を1本でも残してしまうとバイパスとなり再発しますので、完璧な手術が必要となります。
麻酔方法は、独自の7段階局所麻酔法、つまり皮膚をつまんで細い針を素早く刺入、麻酔液はゆっくり注入、多くの経験から痛みが予想される部位に少しずつ麻酔薬を追加していく方法で、痛みを少なくできました。痛みを少なくしたこの局所麻酔法で12歳でも日帰り手術を受けることが可能となりました。
特許申請済みの特殊な器具を開発し、精管・動脈・リンパ管・神経・逆流静脈を1本1本 剥がして確認する方法を確立しました。
また、手術用超音波ドップラーで動脈の拍動音を確認しています。
※ナガオメソッドは、銀座リプロ外科以外では行っておりませんのでご注意ください。

| 顕微鏡下精索静脈瘤低位結紮術 | |||||||
|---|---|---|---|---|---|---|---|
| 術式 | 麻酔 | 日帰り/入院 | 手技難易度 | 外陰部静脈処理 | 動脈・リンパ管温存数 | ※ 再発率 | 精液改善率 合併症 |
| 顕微鏡下 鼠径部高位結紮術 |
全身 | 入院 | 普通 | × | 少ない | 3〜6%以上 | 術者による |
| 顕微鏡下 鼠蹊部結紮術 |
全身 | 入院 | 普通 | × | 少ない | 3〜6%以上 | 術者による |
| 顕微鏡下 鼠蹊高下結紮術 |
局所 | 日帰り/入院 | 難しい | × | 少ない | 3〜6%以上 | 術者による |
| 顕微鏡下 鼠蹊下結紮術 ナガオメソッド |
局所 | 日帰り | 非常に難しい | ◎ オナガメソッドのみ |
多い◎ | 0.1%◎ | 精液改善87% 合併症なし |
| 顕微鏡下 陰嚢上部結紮術 |
局所麻酔 | 日帰り/入院 | 難しい | × | 少ない | 3〜6%以上 | 術者による |
| 精索静脈瘤高位結紮術 | |||||||
| 麻酔 | 日帰り/入院 | 手技難易度 | 外陰部静脈処理 | 動脈・リンパ管温存数 | ※ 再発率 | 精液改善率 合併症 |
|
| 腹腔鏡手術 | 全身 | 入院 | 普通 | × (再発リスク高) |
なし | 3〜6%以上 | 術者による ※精巣水瘤 7~43% ※精巣萎縮の可能性あり |
| 肉眼的高位結紮術 | 全身 | 入院 | 普通 | × (再発リスク高) |
少ない | 3〜6%以上 | 術者による ※精巣水瘤 7~43% ※精巣萎縮の可能性あり |
※ ヨーロッパ泌尿器科学会ガイドライン2025
.jpg)
精索静脈瘤の手術、特に低位結紮術については、豊富な経験と専門知識が必要です。経験が少なかったり、特別なトレーニングを積んでいない先生による手術の場合、症状が改善されなかったり、再発したりといったリスクが高くなります。
このことから、精索静脈瘤の手術をする病院選びは、手術症例数が一定以上ある専門医のいる施設(医学用語では「ハイボリューム施設といいます)であるかどうかを基準にすべきです。
銀座リプロ外科では月80例、年間ですと1,000例近い手術実績があり、精索静脈瘤手術においてはハイボリューム施設であると言えます。
 ナガオメソッドとは何ですか?
ナガオメソッドとは何ですか?
東邦大学の教授であり銀座リプロ外科の医師でもある永尾氏が開発した精索静脈瘤手術の術式です。必要なもの全てを残すので、ほかの一般的な手術に比べて機能の低下や合併症がほとんどなく、精液所見の改善も高い結果を得ています。
 ナガオメソッドは保険適応になりますか?
ナガオメソッドは保険適応になりますか?
自費(自由診療)診療なので保険は適応になりません。とても高度な技術を要する手術で、ナガオメソッドによる手術が可能な医師は銀座リプロ外科に所属する数名のみです。術者が限定(スーパーマイクロサージャンであることは必須で、更なる時間をかけトレーニングし、習得できた医師のみ)されることから、自費診療となっています。
 ナガオメソッドの手術にはどれくらい費用がかかりますか?
ナガオメソッドの手術にはどれくらい費用がかかりますか?
42万円からとなっており、永尾医師の指名には別料金が必要です。
 ナガオメソッドの手術は痛いですか?
ナガオメソッドの手術は痛いですか?
麻酔を注射するときのチクっとした痛みのみです。採血が問題なくできれば大丈夫です。術後の痛みは、痛み止めの内服でコントロール可能です。
 ナガオメソッドの手術後は日常生活に制限がありますか?
ナガオメソッドの手術後は日常生活に制限がありますか?
シャワーは翌日、軽い運動は1週間後、筋トレなどは2週間後から可能です。不妊治療中の方は、一週間後から性交渉を再開、婦人科治療は2か月後(精子のDNAの改善)からをお薦めします。
 日帰り顕微鏡下精索静脈瘤低位結紮術・ナガオメソッドは痛くないですか?
日帰り顕微鏡下精索静脈瘤低位結紮術・ナガオメソッドは痛くないですか?
局所麻酔は細い針(皮内針)を使用し、注射の痛みは少しありますが、長時間作用と短時間作用の局所麻酔薬を使用し、7段階局所麻酔法でほとんど痛みはありませんでした。この麻酔方法を確立してから、中学生でも痛がらず日帰り手術を行っています。手術中にスマホで音楽を聴いたり、メールをしている患者さんもいます。手術後はすぐに歩いて帰えることができます。痛み止めの内服程度で術後の痛みもコントロールできます。
 精索静脈瘤は男性不妊症と関係はありますか?
精索静脈瘤は男性不妊症と関係はありますか?
欧米をはじめ世界のガイドラインで、男性不妊と深く関係していると述べられています。精巣の温度は体温より2-3度低い状態で精巣が機能します。精索静脈瘤を放置すると精巣機能(精子と男性ホルモンを作る機能)が悪化していきます。
 手術の準備、術後の管理は?
手術の準備、術後の管理は?
術前検査として感染症採血を行います。手術前日に陰毛を自分自身で電気シェーバーなどで剃ってきてください。
※院内で剃る場合はディスポの電気シェーバーを使用するので別途費用がかかります。
皮膚は、溶ける糸で皮膚の裏側から縫っているので抜糸はりません。手術日は内出血予防にガーゼで傷を圧迫してるので陰部はふいてください。洗髪はよいです。傷に医療用ビニールテープを貼っているので、翌日からシャワーが使用できます。採精は翌日から、性交は1週間後から、入浴・飲酒は傷が完全に乾いてからです。1週間はブリーフをはいて中にタオルを入れて陰嚢がぶらぶらしないようにしてください(内出血予防)。
当院では自然妊娠された方にプレゼントをお送りしています。
※誠に申し訳ございませんが、妊娠される方が多いため、現在は自然妊娠された方のみとさせていただいております。
治療には手術が有効ですが、手術の前には検査をする必要があります。
詳しくは費用のページをご覧ください。
手術をご希望の場合は、術前検査をお受けいただく必要がございます。
治療費用=初診・検査費用+手術費用
※495,000円(税込)〜
(税込)
(税込)
※ 上記の金額に加え、土曜・日曜・祝日は22,000円(片側)が、また夜間(17時以降)は時間外110,000円が必要となります。
(税込)
〒104-0061 東京都中央区銀座2-8-19 FPG links GINZA 6F

永尾 光一 先生
東邦大学 医学部教授(泌尿器科学講座)
東邦大学医療センター大森病院 リプロダクションセンター
東邦大学医療センター大森病院 尿路再建(泌尿器科・形成外科)センター長
昭和大学にて形成外科学を8年間専攻。その後、東邦大学で泌尿器科学を専攻し、形成外科・泌尿器科両方の診療科部長を経験する(2つの基本領域専門医を取得)。得意分野はマイクロサージャリーをはじめとする生殖医学領域の形成外科的手術。泌尿器科医の枠を超えた細やかな手術手技と丁寧な診察で、様々な悩みを抱える患者さんから高い信頼と評価を得ている。
所属医療機関
〒104-0061 東京都中央区銀座2-8-19 FPG links GINZA 6F