男性不妊の原因として、最も多いのは精索静脈瘤です。精索静脈瘤とは、精巣やその上の精索部(精管、血管、神経、リンパ管などを覆う3層構造の膜)に静脈瘤(じょうみゃくりゅう・静脈の拡張)が認められる症状のことを指します。男性不妊症患者の40%がその疑いであるとされています。
ここでは、精索静脈瘤の原因や悪影響についてご紹介しています。また、手術の方法、予防法などについてもご紹介します。
- 出典
- 1) 片桐由起子, 編著:患者さんからの質問に自信をもって答える 不妊治療Q&A. 日本医事新報社, 2023, p44-47
2) 堤 治, 監著:ステップと動画で学ぶ 山王病院の生殖医療第2版. 金原出版株式会社, 2024, p141-145
RECOMMEND
精索静脈瘤手術はこんな方におすすめ
- 男性不妊の可能性がある方
- 精液検査の数値に異常がある方
- 自然妊娠を望む方
- 日帰りで痛みなく治療したい方
- 合併症のリスクを抑えたい方
POINT
治療のポイント
精索静脈瘤手術専門クリニックである当院では高度な技術をもった術者が、血管・リンパ管・神経を一本一本分離して、大事なものをすべて温存します。
合併症がほとんどなく、外精(逆流)静脈や、その他の逆流静脈も確実に結紮するので、再発率0.1%の手術です。
精索静脈瘤とは?
精索静脈瘤(せいさくじょうみゃくりゅう)とは、精巣やその上の精索部(精管、血管、神経、リンパ管などを覆う3層構造の膜)に静脈瘤(じょうみゃくりゅう・静脈の拡張)が認められる症状のことを指します。
男性不妊症の原因の一つで、男性不妊症患者の全体の40%以上に認められます。精索静脈瘤が認められた場合、精液所見の顕著な改善が期待※1できます。他院にて精液検査を受けられて、所見が悪いと診断された方は検診をお薦めいたします。※1 ヨーロッパ泌尿器科学会:男性不妊診療ガイドラインより
腎臓の静脈から血液の逆流が生じることで、左精索静脈内の陰のう上部がうっ血し、瘤(こぶ)状の腫れなどの症状が生じることになります。
このため血液が停滞し、精巣の温度が上昇します。そして、精巣機能が低下する原因になります。
- 通常

- 精索静脈瘤

精索静脈瘤の原因
本来、精巣から心臓に戻る静脈血が、
- 重力
- 静脈の逆流防止弁の機能不全
- 左の精巣静脈が流れ込む左腎静脈が大動脈に圧迫され血液の戻りが悪くなる
などの理由から、逆流した静脈血が精巣周囲に貯留し精索静脈瘤を発症します。
遺伝や特定の原因はありませんが、4足歩行の動物と比べて2足歩行の人間では、心臓より下からの血液の戻りが悪い傾向にあります。
また、片側の静脈瘤は、もう一方の精巣にも悪影響を与えます。
一般男性で15%、不妊男性で40%と、決して珍しい病気ではありません。
静脈血が逆流する要因
静脈血が逆流する要因に、遺伝や特定の原因はありません。
心臓から動脈を通って血液が全身に運ばれ、全身から静脈を通って心臓に血液が戻ります。動脈の流れは、心臓の拍動によって作られます。
一方、静脈の流れは、心臓より上からは重力や筋肉の動き、静脈弁により作られます。心臓より下では、重力に逆らって筋肉の動きや静脈弁だけで血液を心臓に戻します。筋肉の働きや、静脈弁の機能が弱いと血液を心臓に戻す機能が低下し、血液の逆流が起こり静脈瘤が発症します。
さらに、精索静脈から左腎静脈に血液が戻りますが、精索静脈瘤では、左腎静脈が腹大動脈と上腸間膜動脈に圧迫されるナットクラッカー現象が起こり、血液の戻りが悪くなります。

ナットクラッカー現象とは?
ナットクラッカー現象とは、クルミ割り現象とも呼ばれ、左腎静脈が下大静脈に合流する途中で、腹大動脈と上腸間膜動脈に圧迫される現象です。
精索静脈瘤の診断・検査方法
精索静脈瘤の検査は「触診」「エコー検査」によって行います。
触診では、静脈瘤の程度によってグレード1~3までに分類します。当院では、グレード2以上の場合を手術適応としています。
精索静脈瘤はその重症度を「グレード」で表します。視診・触診でも度合いを判断することはできますが、正確なことはエコー検査でしか診断することはできません。
精索静脈瘤のグレードと手術適応
軽症の場合、手術の必要はありませんが、当院では診察で「グレード3(見てわかる:陰のうが凸凹している、腫れている)」「グレード2(触ってわかる:腫れている)」、エコー検査で精巣周辺の静脈の太さ3mm以上が複数または2.8mm以上が多数あるものを手術適応としています。
| 重症度 | 視診・触診 | エコー検査 (精巣周囲の静脈の太さを見る) |
評価 |
|---|---|---|---|
| グレード0 | 異常なし | 異常なし | 精索静脈瘤ではない |
| グレード1 | 触って腹圧をかけるとわかる | 3.0mm未満(静脈も少数) | 軽症のため/経過観察 |
| グレード2 | 触ってわかる:腫れている | 2.8mm以上が多数または 3.0mm以上が2つ以上 |
手術適応 |
| グレード3 | 見てわかる:陰嚢が凹凸している、 腫れている |
3.0mm以上が多数または 4.0mm以上が2つ以上 |
手術適応 |
精索静脈瘤の症状
自覚症状はない場合が多いです。ただし、悪化すると陰のうの腫れやでこぼこ、陰のう痛が出現します。
精索静脈瘤により、下記のような影響が起こります。
- 精巣機能の悪化
- 精巣萎縮
- 精液所見の悪化
- 精子のDNAダメージ
- 陰嚢(陰のう)痛
- 陰のうの違和感
- 男性ホルモンの低下
痛みはある?
精索静脈瘤があっても、激痛を伴う場合と、痛みのない場合があります。
最初は鈍痛をたまに感じる程度でも、進行してくると、頻回に起こるようになり、痛みの度合もシャープな痛みへと変化します。また、痛みがなく、精索静脈瘤の発見が遅れ、気づいたら男性不妊になっている方も少なくはありません。
その他、精索静脈瘤があると、精巣上体への炎症が起こりやすくなります。精巣上体炎になると、鎮痛剤や抗炎症剤、場合によっては抗菌薬で対処しますが、一度なってしまうと精索静脈瘤の治療をしない限り、炎症は繰り返し起きてしまいます。※泌尿器科を受診されていた方の中には、前立腺炎と診断され、それ用のお薬を処方されている方もいますが、精巣上体炎と前立腺炎との識別は必要です
見た目や触った感じで分かる?
触ると腫れていたり、陰嚢にでこぼこがあったり、見た目にも腫れていることが分かるような場合は、精索静脈瘤である可能性が高いです。
ただし、正確なことはしっかり検査しないとわからないため、不安な場合は検査をすることをお薦めいたします。
検査は、視診と触診の他、エコー検査で精巣周囲の静脈の太さを確認します。
そのほか、見た目でわかる男性不妊の兆候については「男性不妊の特徴、見た目や自覚症状で分かる?」をご覧ください。
男性不妊との関連性
欧米をはじめ世界のガイドラインで、男性不妊と深く関係していると述べられています。
精巣の温度は体温より2~3度低い状態で精巣が機能します。精索静脈瘤を放置すると精巣機能(精子と男性ホルモンを作る機能)が悪化します。
精索静脈瘤は、一般男性の15%に、男性不妊症の40%以上に認められ、二人目不妊の78%に精索静脈瘤があります。
WHOは、精索静脈瘤が男性不妊の原因であると結論づけています。
女性だけではなく男性も不妊治療を行うことが重要です。
治療を怠るとどうなる?
精索静脈瘤による精巣ダメージは進行性で、年齢とともに急激に悪化します。
下記は、年齢における生殖能力のイメージ図です。
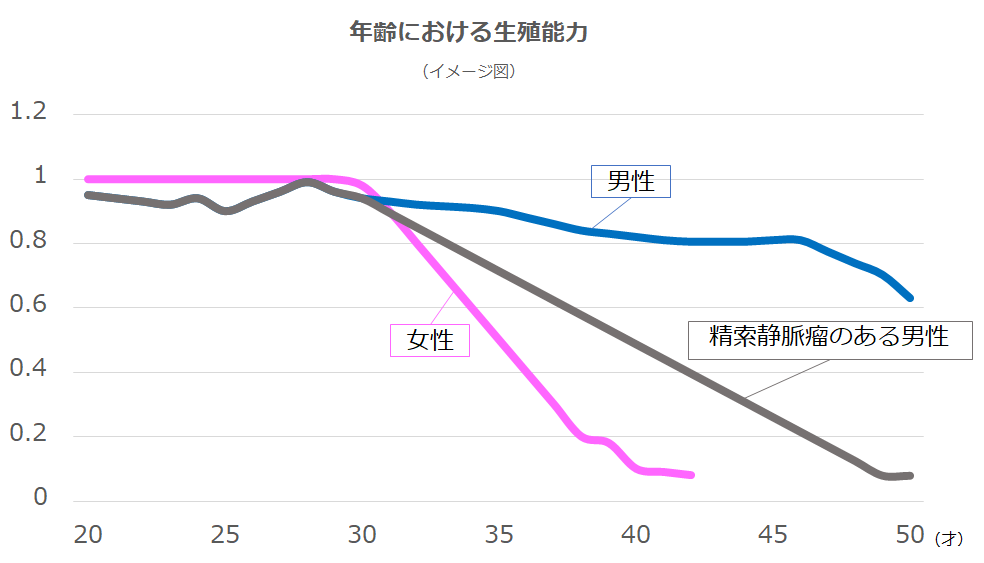 女性に比べ男性の生殖能力は緩やかに低下しますが、精索静脈瘤のある男性は急激に生殖能力が低下します。
女性に比べ男性の生殖能力は緩やかに低下しますが、精索静脈瘤のある男性は急激に生殖能力が低下します。
精巣ダメージは進行性
精索静脈瘤は放置すると、精液所見が悪くなります。
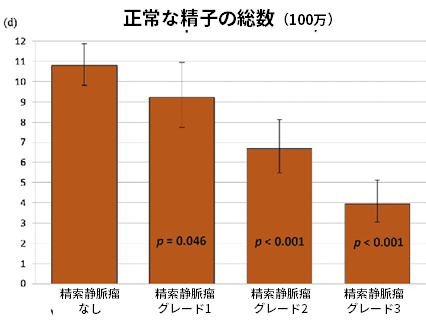
以下は、精索静脈瘤がグレード1、2、または3に分類された1102人の男性と、影響を受けていない5933人の男性の精液特性です。
結果は、調整された線形回帰モデルからのものです。
下記のように、精索静脈瘤による精巣ダメージは進行性で、年齢とともに急激に悪化します。大きい静脈瘤ほど悪化し、グレード2とグレード3が手術適応となります。
精子濃度(100万/ml)
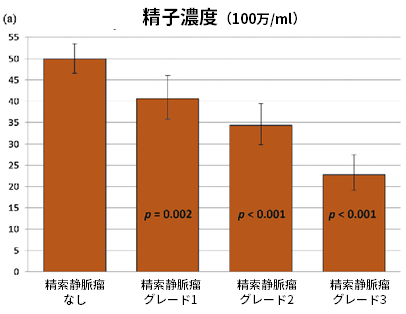
総精子数(100万)
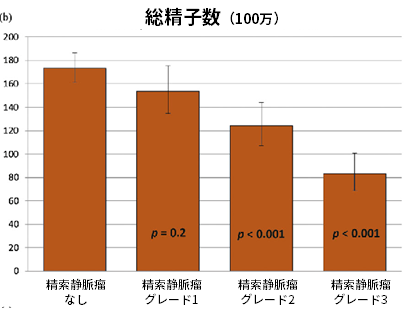
形態学的に正常な精子の割合(%)
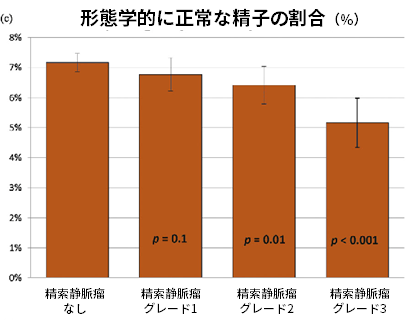
正常な精子の総数(100万)
精索静脈瘤手術の効果・概要
- 施術時間
- 1時間半(日帰り)
- 再発率
- 0.1%(繊細な手術で、外精逆流静脈も結紮するので再発率が低い)
- 合併症の精巣水瘤発生率
- 0.1%(繊細な手術で、外精逆流静脈も結紮するので再発率が低い)
- 麻酔
- 局所麻酔
- シャワー
- 翌日から可能
- 入浴
- 傷が乾いてから可能
- 運動
- 軽い運動(ストレッチなど):1週間後から可能
激しい運動(筋トレやランニングなど息が上がるもの):2週間後から可能
禁忌事項
術後1週間程度は飲酒や激しい運動、性行為を控えることなどが挙げられます。
当院の精索静脈瘤手術の特徴
生殖医療の権威が開発した顕微鏡下低位結紮術・ナガオメソッドによる手術
顕微鏡下低位結紮術ナガオメソッドは、高度な技術をもった術者※が、血管・リンパ管・神経を一本一本分離して、大事なものをすべて温存できる術式です。
合併症がほとんどなく、外精(逆流)静脈や、その他の逆流静脈も確実に結紮するので、再発率0.1%の手術です。※術者は、マイクロサージェリーのトレーニングを受け、0.5mmのリンパ管や血管の吻合を多数経験しているスーパーマイクロサージャンです。
- 出典
- 1) 片桐由起子, 編著:患者さんからの質問に自信をもって答える 不妊治療Q&A. 日本医事新報社, 2023, p52-58
2)堤 治, 監著:ステップと動画で学ぶ 山王病院の生殖医療第2版. 金原出版株式会社, 2024, p141-145

.jpg)


他の術式との比較
以下の表は、精索静脈瘤の手術方式を特徴ごとにまとめたものです。
再発率が低く日帰りできるナガオメソッドをお薦めいたします。
| ナガオメソッド 顯微鏡下低位結紮術 |
一般的な顕微鏡下 低位(一括)結紮術 |
一般的な顕微鏡下 低位(簡易)結紮術 |
肉眼的高位結紮術 | 腹腔鏡手術 | |
|---|---|---|---|---|---|
| 麻酔法 | 局所麻酔 (7段階) | 全身/局所麻酔 | 全身麻酔/局所麻酔 | 全身麻酔 | 全身麻酔 |
| 入院日帰り | 日帰り | 入院/日帰り | 入院/日帰り | 入院 | 入院 |
| 動脈温存 (外精動脈温存) |
6-16本 (0-6本) |
1-2本 (なし) |
1-2本 (なし) |
なし (なし) |
なし (なし) |
| リンパ管温存 (外精リンパ管温存) |
8-26本 (0-7本) |
なし/1-2本 (なし) |
なし/1-2本 (なし) |
なし/1-2本 (なし) |
なし/1-2本 (なし) |
| 神経温存 (外精神経温存) |
8-28本 (2-13本) |
なし (なし) |
なし (なし) |
なし (なし) |
なし (なし) |
| 内精逆流静脈結紮 外精逆流静脈結紮 |
20-87本 (2-20本) |
数えない 外精逆流静脈残存 |
少ない(残存あり) 外精逆流静脈残存 |
数えない 外精逆流静脈残存 |
数えない 外精逆流静脈残存 |
| 再発率 | 0.1% | 13.3%※ | 13.3%以上※ | 29% | 3-7% |
| 精巣水瘤合併 | なし | あり | あり | あり | あり |
| 重篤な合併症の 可能性 |
なし | あり (血流障害・精巣萎縮) |
あり (血流障害・精巣萎縮) |
なし | あり (出血・腸管損傷) |
| 使用器具 | 顕微鏡・ドップラ血流計 ・NAGAOBO |
顕微鏡 | 顕微鏡 | – | 腹腔鏡 |
| 技術レベル | 非常に難しい | 簡単・短時間 | 簡単・短時間 | 普通 | 普通 |
| 保険適応 | 自費 | 自費/保険 | 自費/保険 | 保険 | 保険 |
| おすすめ度 | ◎ (銀座リプロ外科) |
△/× | △/× | × | × |
【文献】
1.ヨーロッパ泌尿器科学会男性不妊ガイドライン
2.K. Nagao: One day microsurgical varicocelectomy under local anesthesia.IFFS/ JSRM International Meeting (Symposium) , Yokohama, 2015
※本邦では、外精静脈を残すので、鼠径部結紮術と同じ再発率である。
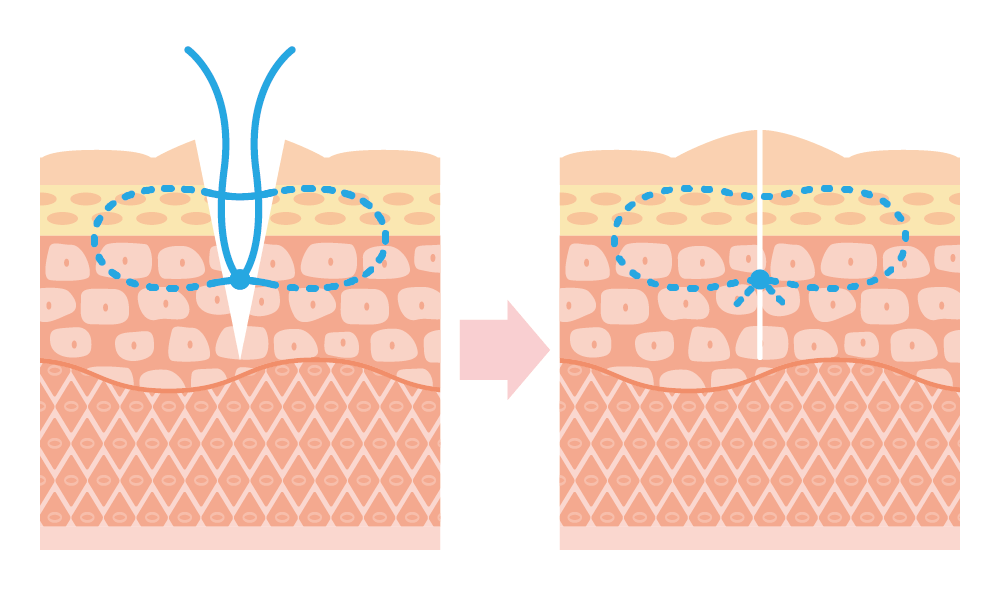
真皮縫合により瘢痕が残りにくい
当院の精索静脈瘤手術は真皮縫合で行います。
真皮縫合とは皮膚の一番上にある表皮ではなく、内側に存在する真皮を縫い合わせる縫合法です。
真皮縫合を行う事で傷にかかる張力を減少させることができるため、瘢痕(傷跡)をできるだけ残らないようにすることができます。
縫合直後は縫い目部分が周辺の皮膚と比べて盛り上がりますが、時間が経つにつれ平坦化していきます。
また、溶ける糸を使用するため抜糸の必要はございません。
こんなクリニックには注意
- 精索静脈瘤手術をご検討中の方へ
- ナガオメソッドは、当院でのみ行っている技術です。
「良いものを全て残す手術を行っている」と説明する施設も増えていますが、手術内容が説明と本当に同じ内容かなど注意が必要です。また、「良いものをある程度残す」など中途半端な剥離は、再発リスクを高めます。
執刀する医師のマイクロサージャリーの経験や、これまでの症例数、治療成績なども参考にされると良いでしょう。
一度受けた手術は、後戻りできないため、手術を受けるときは十分に検討されることをお薦めいたします。
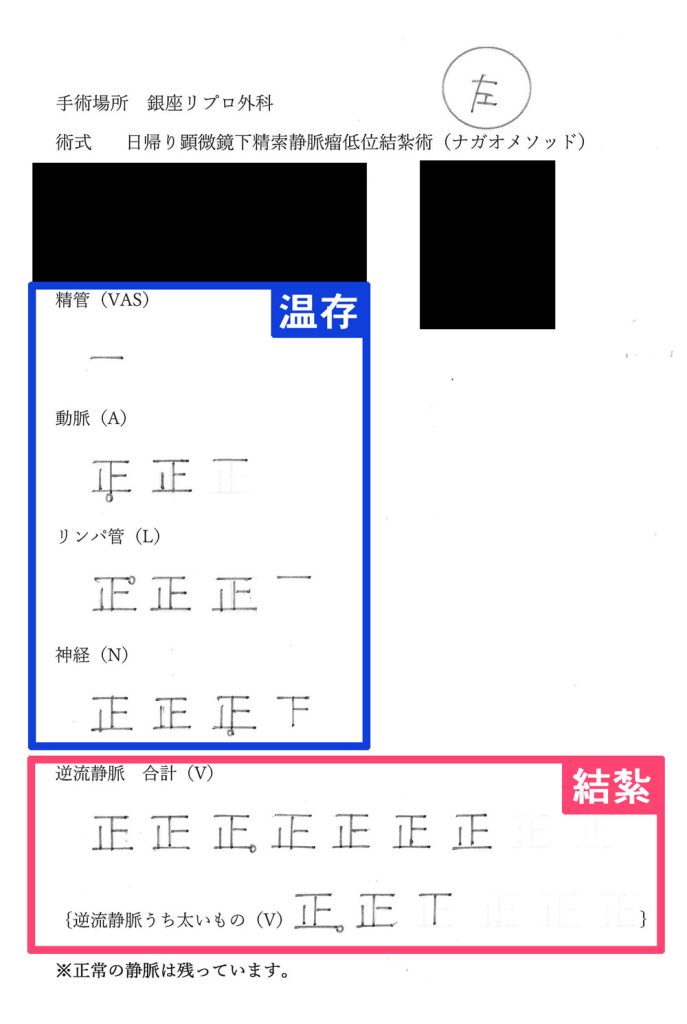
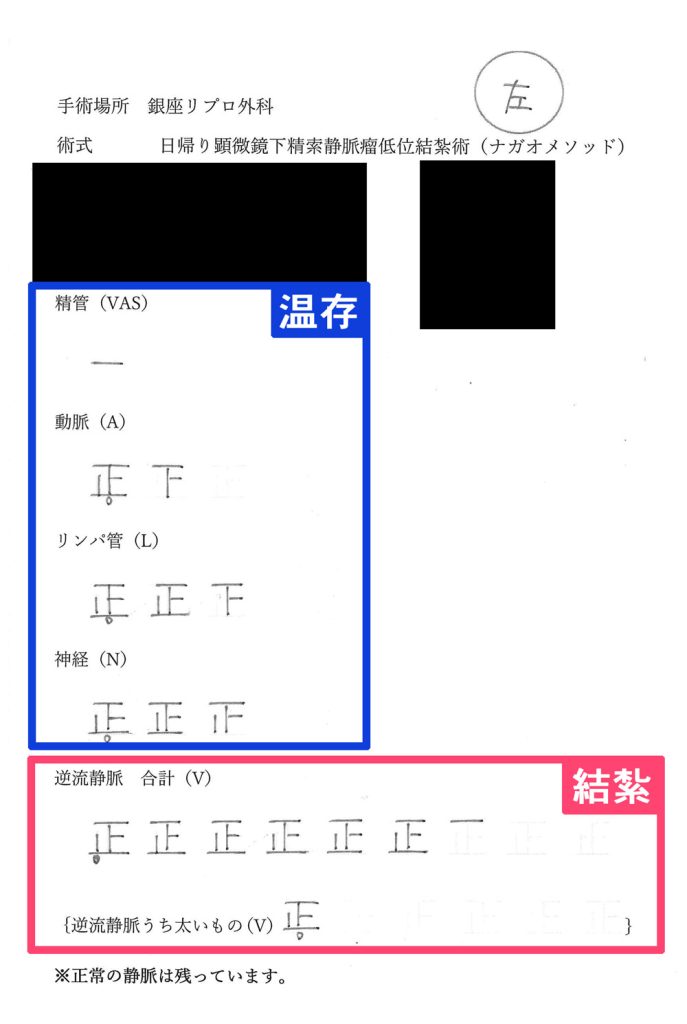
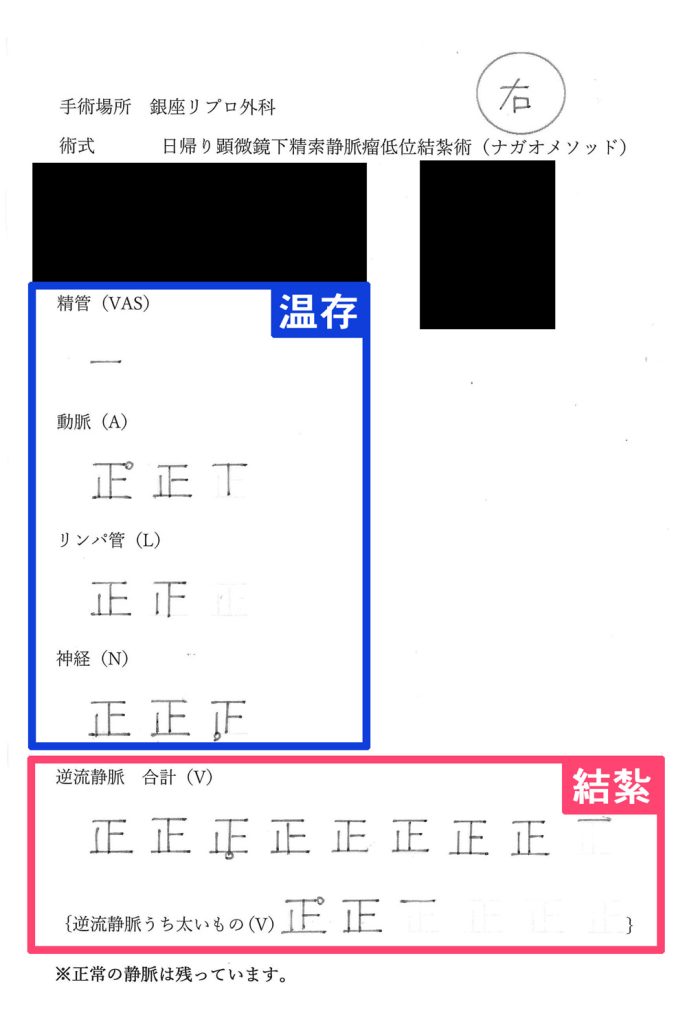
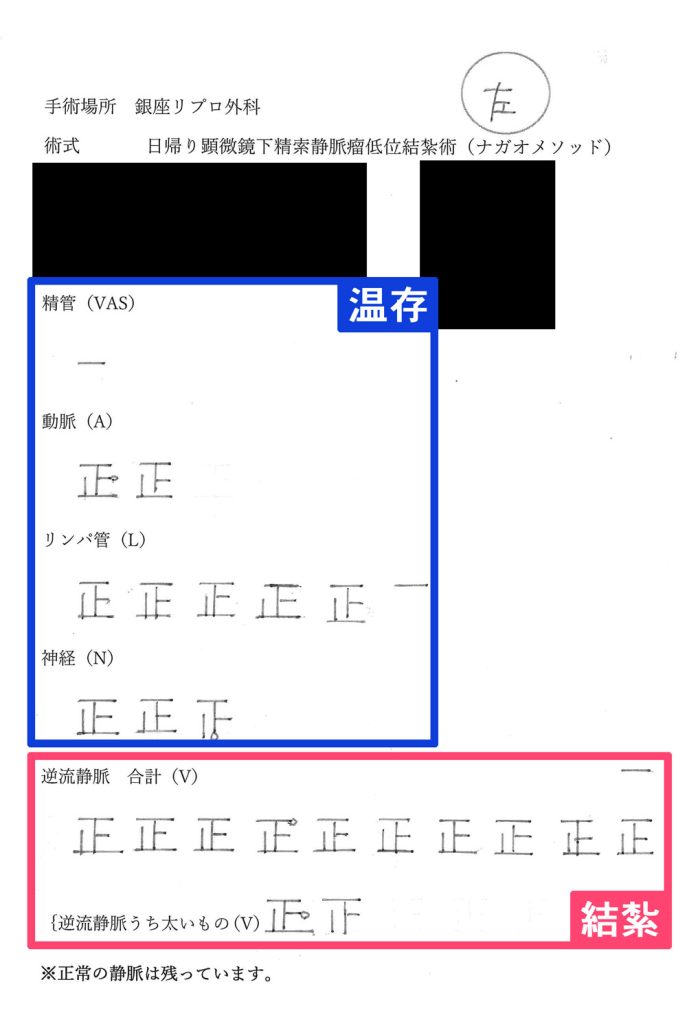
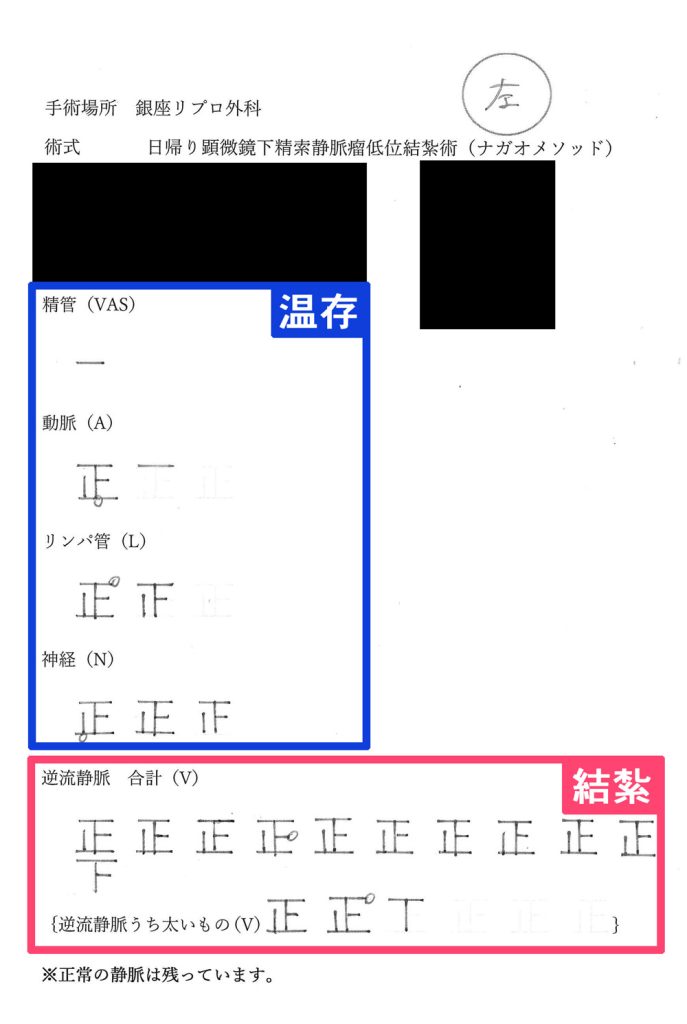
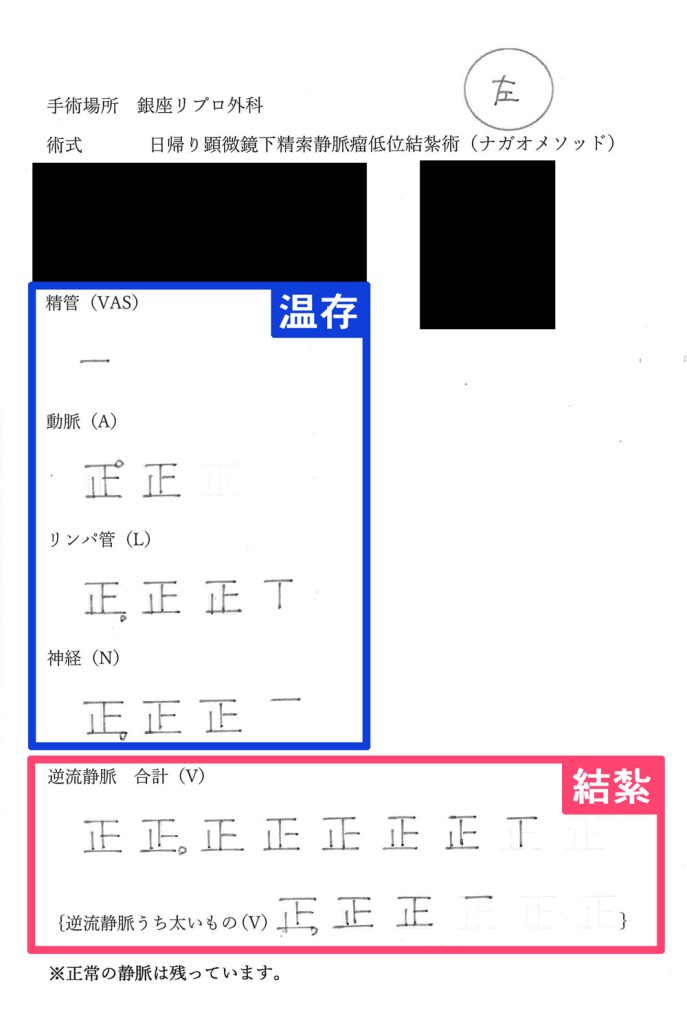
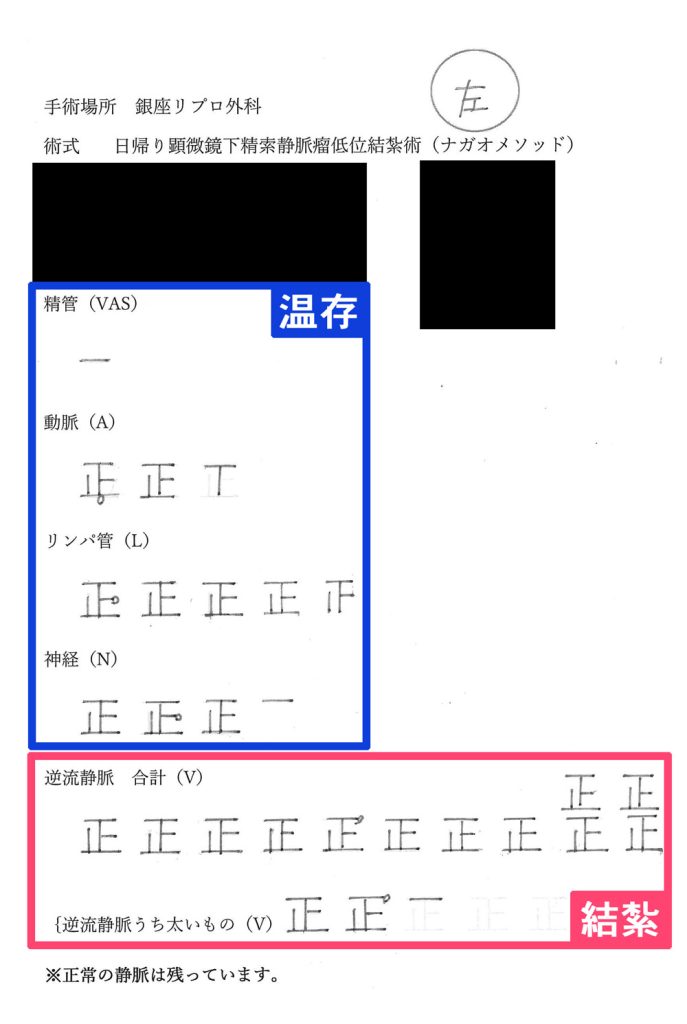
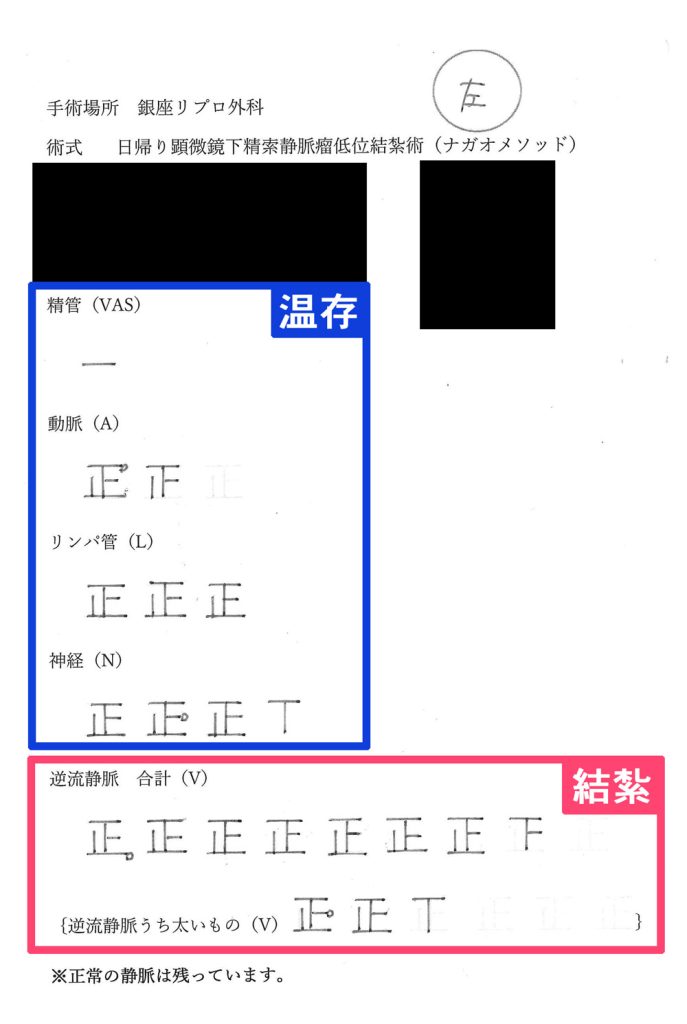
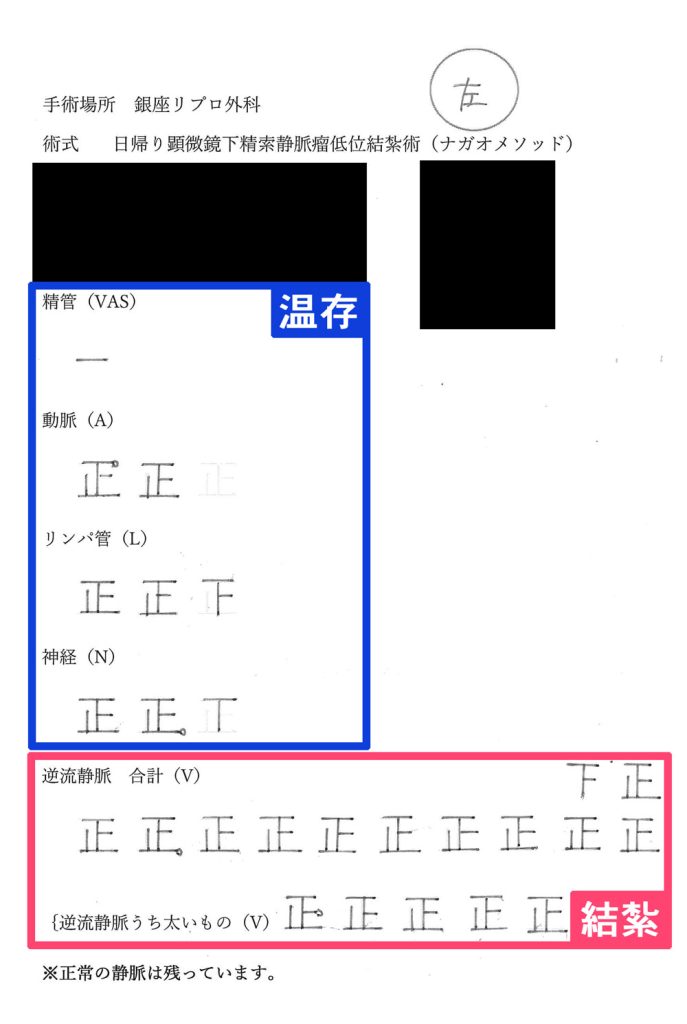
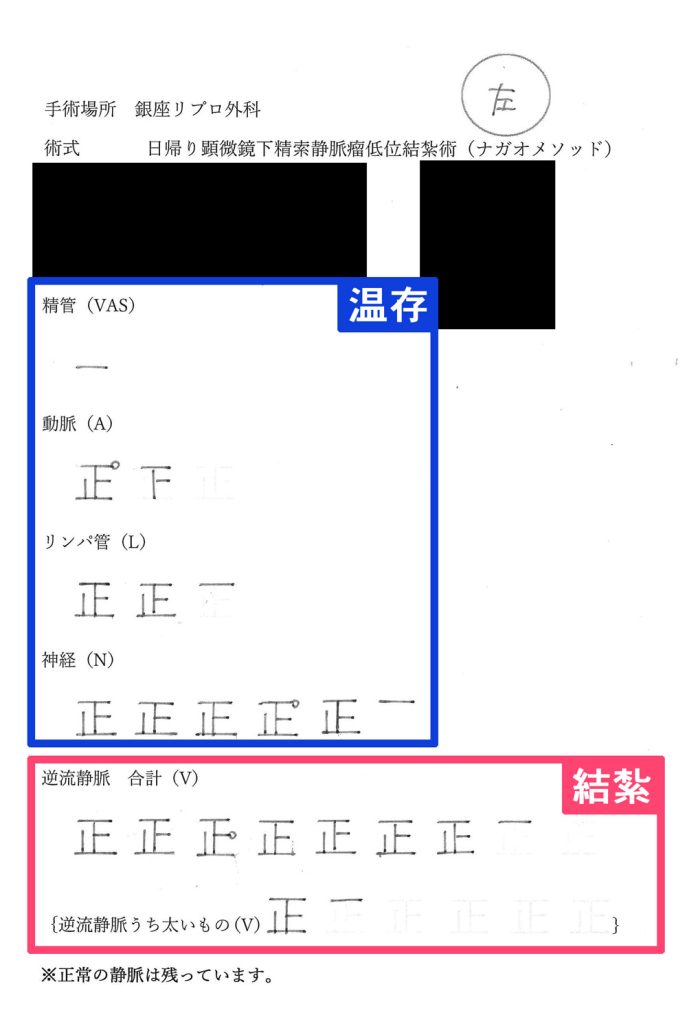
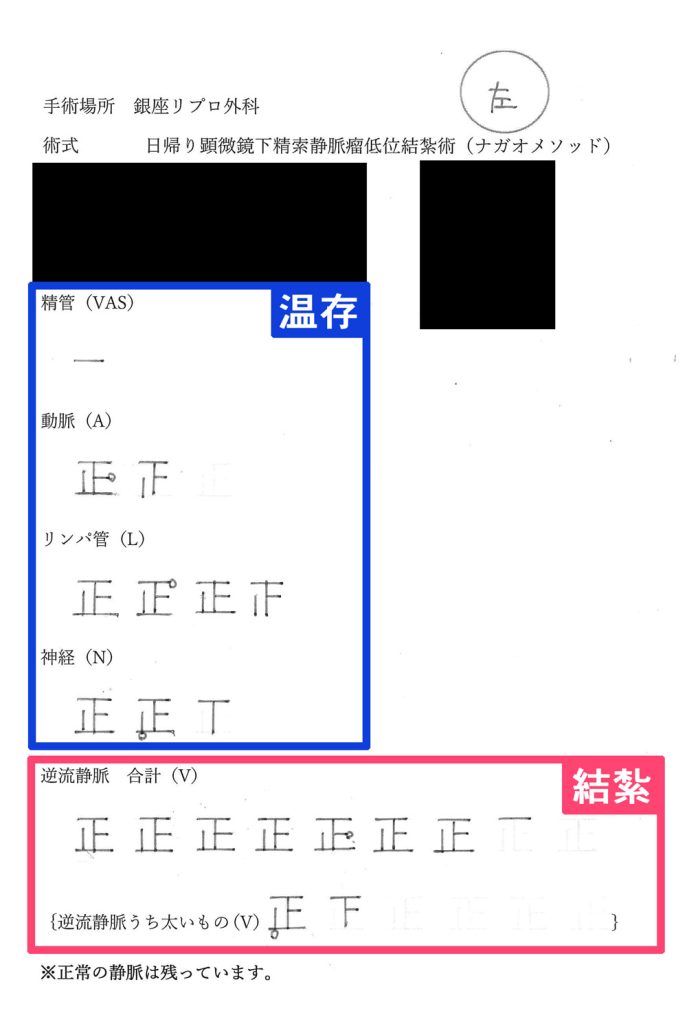
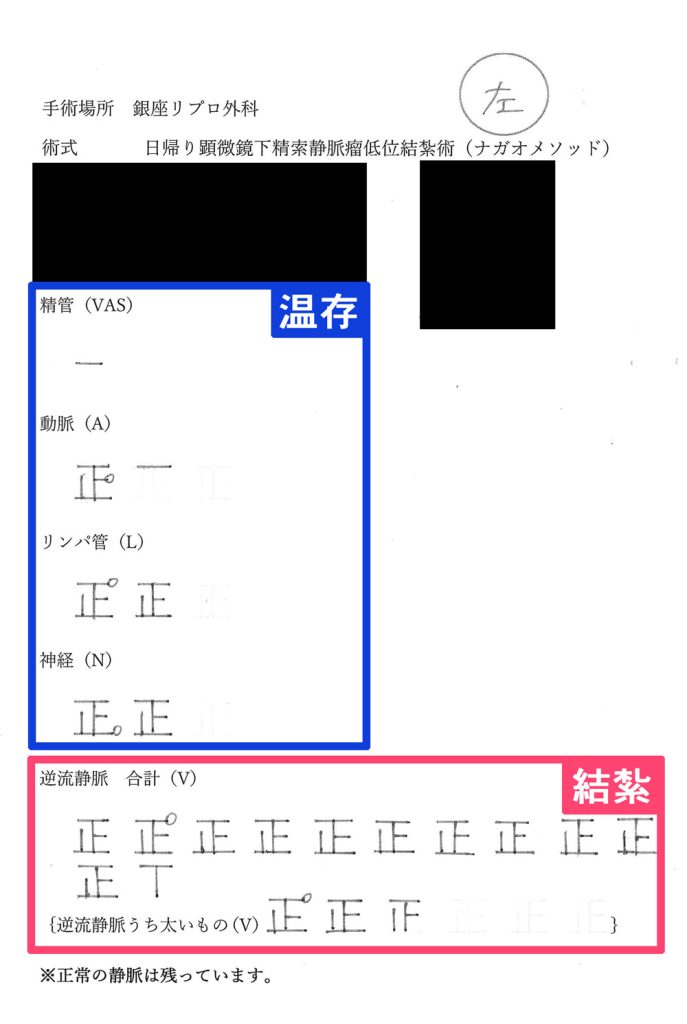
精索静脈瘤手術の手術記録
この資料は、ナガオメソッドによる精索静脈瘤手術を受けられた方にお渡しした手術記録です。逆流している静脈のみを結紮し、そのまま温存できるできるものは温存します。保険適用なものは、この温存するものが静脈1本、精管1本がほとんどです。正常なものまで必要以上に結紮せず、活かせるものは活かし続けるためナガオメソッドは様々なデータにより精液所見の改善が証明されており、体外受精や顕微授精の成績もあがっております。
解説
| 温存 | |
|---|---|
| 精管 | 1本 |
| 動脈 | 1本 |
| 結紮 | |
|---|---|
| 神経 | 10本 |
| 動脈 | 6本 |
| リンパ管 | 9本 |
| 逆流静脈 | 32本 |
料金
初診・検査費用(税込)
- 初診
- 5,500円
- 精索静脈瘤検査
- 5,500円
- 術前検査
- 22,000円
- ホルモン検査
- 22,000円(ご希望があれば)
手術費用(税込)
- 手術(片側)
- 440,000円~※1
(永尾先生をご希望の場合は別費用となります。) - 局所麻酔
- 22,000円
初診から施術の流れ
-
初診予約
ホームページまたはお電話よりご予約ください。
※休診日は木曜日、土曜日午後、日曜日、祝日となっております。
-
検診
陰嚢専用の機器を用いてエコー検査を行い、陰嚢の状態を検査します。正確に検査することで的確な手術ができ、再発の可能性を限りなく下げることができます。
エコー検査では、精巣腫瘍、精液瘤、精巣水腫、精巣内石灰化の有無などを確認します。
検査結果は診察直後にお伝えいたします。
もし精索静脈瘤が見つかった場合は、カウンセリングにて今後の治療方針を立てます。
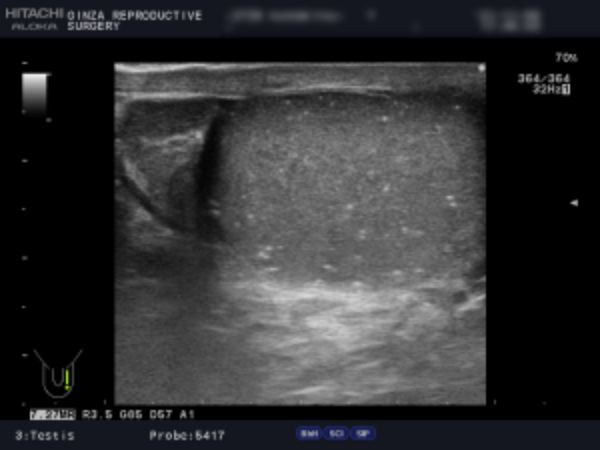
- 例1:左側2画面のエコー検査の画像です。
- 左の静脈径は、6.8mm、6.2mm、4.5mm、 4.8mm、4.7mm。ドップラで安静でも逆流著明、腹圧でさらに増強していました。以上の所見より、診断は左側グレード3の精索静脈瘤です。
-
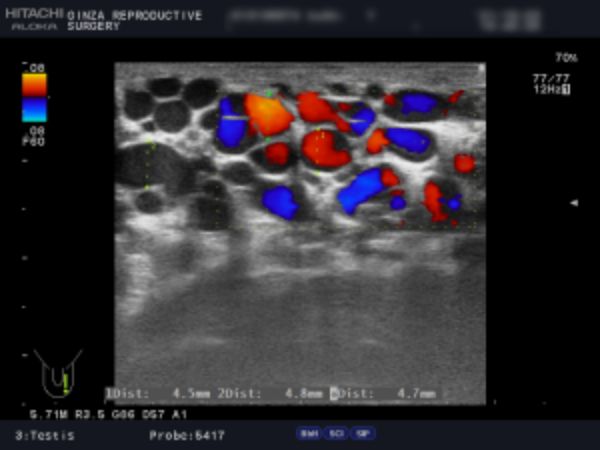
左側1枚目 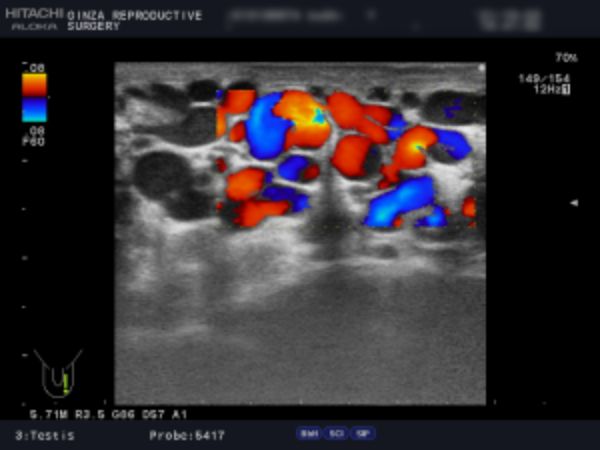
左側2枚目
- 例2:左右の精巣のエコー画像です。
- 精巣内に腫瘍はありませんが、左右の精巣に白い点が多数見えます。これは精巣機能低下により石灰化してきています。
また、右側に精液瘤9.7mm × 10.1mmがあります。こちらは治療してしますと精巣機能低下につながるので、不妊治療中の場合は、経過観察です。
更に、精巣の大きさに左右差があるのが分かります。左側16ml、右側20mlで、精索静脈瘤により、左側が萎縮しています。 -
左側 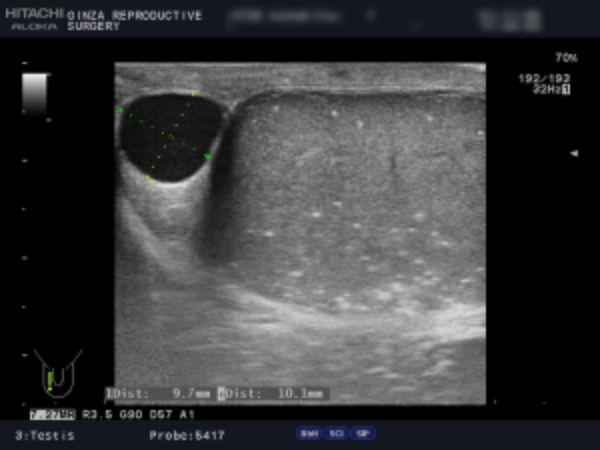
右側
-
手術予約
検診後、受付またはホームページ・お電話よりご予約ください。
※休診日は木曜日、土曜日午後、日曜日、祝日となっております。
-
手術
高度な技術をもった術者※が、血管・リンパ管・神経を一本一本分離して、大事なものをすべて温存します。
合併症がほとんどなく、外精(逆流)静脈や、その他の逆流静脈も確実に結紮するので、再発率0.1%の手術です。
※術者は、マイクロサージェリーのトレーニングを受け、0.5mmのリンパ管や血管の吻合を多数経験しているスーパーマイクロサージャンです。
-
アフターケア
手術後の運動は控えてください。
軽い運動は1週間後から、激しい運動は2週間後から可能です。
再発予防について
現在、精索静脈瘤を予防する適切な方法は見つかっていません。ただし、早い段階で見つけ、適切な手術を行うことで、生殖機能を向上させることは可能です。
そのため、自己診察を行って、早期発見を目指しましょう。また、少しでも気になることがあれば、すぐに医師に相談するようにしてください。
精索静脈瘤再発予防には、外精静脈の結紮・切離が重要です
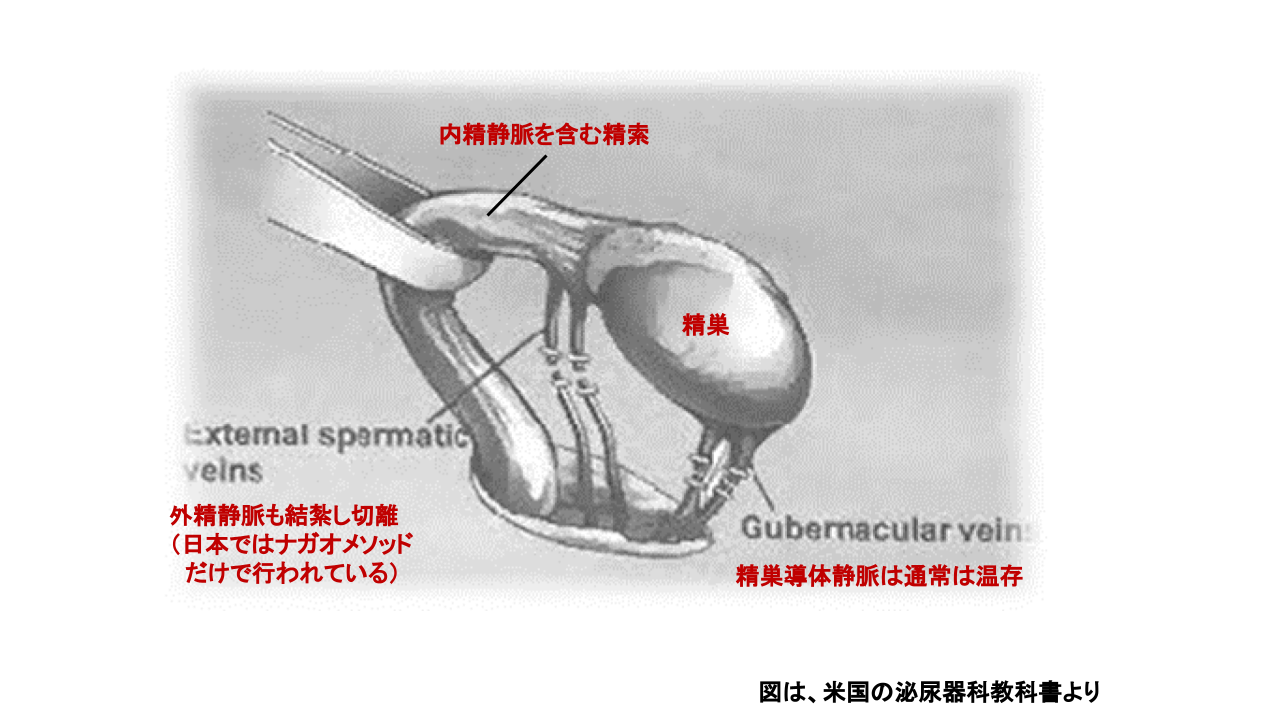
顕微鏡下精索静脈瘤低位(鼠径下)結紮手術 2019.4シュレーゲル教授招請講演のスライド
| 演者(米国における第一人者)シュレーゲル教授(コーネル大学) | 座長永尾教授(東邦大学・銀座リプロ外科) | |
|---|---|---|
| 陰部大腿神経の陰部枝 | 温存される | 温存される |
| 外精逆流静脈 | 結紮し切離(両氏の共通点)画像を見る | 結紮し切離(両氏の共通点)画像を見る |
| 外精動脈(少しの違い) | 太ければ温存 ※1 | 顕微鏡下にすべて温存 ※1 |
| 精巣導帯静脈 | 温存される (精巣は通常は露出されない)※2 |
温存される (精巣は露出されない) |
| 精巣挙筋静脈 | 温存される | 温存される |
| 精巣挙筋動脈 | 温存される | 温存される |
| 精管静脈(少しの違い) | いつも温存される | >2mm 結紮し切離 ※3 <2mm温存される |
| 精管動脈 | 温存される | 温存される |
| 内精逆流静脈 | 結紮し切離 | 結紮し切離 |
| 精巣動脈 | 温存される | 温存される |
| すべての神経 | 温存される | 温存される |
| すべてのリンパ管 | 温存される | 温存される |
- ※1 外精動脈が内精動脈と吻合または接続しているというデータがないため、日常的にすべての外精動脈を保存ているわけではない。永尾教授は、静脈と動脈は並行して走行するので外精動脈も精巣に重要と考える。
- ※2 複雑で再発性の精索静脈瘤の修復の場合にのみ精巣露出する。
- ※3 太いものには逆流があるので結紮
普段の生活で気をつけるべきこと
精索静脈瘤だけでなく、男性不妊症全般の予防として、普段の生活から気をつけるべきことがいくつかあります。その代表的なものが、精巣を温めないようにすることです。
精巣は体温よりも2~3度低い状態で正常に機能します。そのため、精巣を温めてしまうような生活習慣に気をつけることで、男性不妊症の予防に繋がります。
例えば、一日中座った状態が続くデスクワークの方は、定期的に立ち上がって熱を逃がすようにしましょう。
また、締め付けの強い下着や、ロードバイクなどの摩擦・圧迫が生じる運動は避けたほうが良いかもしれません。長風呂やサウナも、精巣を温める原因になります。
よくある質問(FAQ)
-
 初期症状にはどのようなものがありますか?
初期症状にはどのようなものがありますか?無症状の場合が多く、自分では気づきにくい病気です。陰嚢 ( いんのう ) の違和感や痛みを自覚する人もいます。
-
 セルフチェックする方法はありますか?
セルフチェックする方法はありますか?ご自身で触ったり、左右のサイズを確認することで精索静脈瘤を発見できる場合があります。
腫れている(熱を持っている)/左右で精巣や陰嚢のサイズが違う/陰嚢の表面に凸凹がある(虫がいるように見える・うどんがあるように見える)などの状態ではないか確認してみてください。セルフチェックについて詳しくは、こちらの記事で紹介しています。https://ginzarepro.jp/column/varicocele-self-check/#f -
 精索静脈瘤は何科を受診すればいいですか?
精索静脈瘤は何科を受診すればいいですか?男性不妊治療の経験が豊富な生殖医療専門医(泌尿器科)で診てもらうとよいでしょう。
-
 精索静脈瘤の検査はどのように行いますか?
精索静脈瘤の検査はどのように行いますか?多くのクリニックでは、視診・触診・エコー(超音波)検査を行います。銀座リプロ外科でも、視診・触診・陰嚢のエコー検査を行っています。
-
 精索静脈瘤を手術しないとどうなりますか?
精索静脈瘤を手術しないとどうなりますか?放置することによって精液所見は悪くなります。軽症の場合は手術をせず経過観察を行いますが、触ってわかる程度に腫れている状態など重症化すると、手術をしない限り根治することはありません。自覚症状がない場合もありますが、悪化すると陰嚢(いんのう)痛や男性ホルモンの低下の原因になります。
-
 精索静脈瘤手術のメリットは何ですか?
精索静脈瘤手術のメリットは何ですか?手術を受けることによって、多くの患者様に精液所見の改善・精子のDNAの改善・婦人科治療のステップダウン・陰嚢(いんのう)痛や不快感の改善などの効果がでています。また、無精子症での精子の出現、TESE(精巣内精子採取)の精子回収率の向上にもつながります。
-
 手術にリスクはありますか?
手術にリスクはありますか?術式や術者によって、精巣水瘤・血流障害・精巣萎縮・神経障害・出血・腸管損傷など合併症のリスクがあります。また、再発する可能性はゼロではなく、術者や術式によって大きく再発率が異なります。銀座リプロ外科で行っているナガオメソッドによる手術は、合併症がほとんどなく、再発率0.1%以下です。
-
 手術時間はどれくらいですか?
手術時間はどれくらいですか?一般的に、手術時間は30分~3時間で、術式や術者、片側か両側かによって異なります。銀座リプロ外科で行うナガオメソッドは、片側で60分程度の手術です。
-
 精索静脈瘤とはなんですか?
精索静脈瘤とはなんですか?精索静脈瘤とは、精巣やその上の精索部に静脈瘤(じょうみゃくりゅう / 静脈の拡張)ができる病気です。一般男性の15%に認められ、男性不妊症患者の40%以上が精索静脈瘤によって不妊になっていると言われています。治療には手術が用いられます。
-
 精索静脈瘤になる原因はありますか?
精索静脈瘤になる原因はありますか?血液が腎臓側から精巣周辺の静脈へと逆流してしまうと、精巣や精索部に静脈の拡張が生じます。これが、精索静脈瘤の原因です。男性不妊の原因として知られる乏精子症や精子運動率低下の35%が精索静脈瘤によって引き起こされると言われています。
-
 痛みはありますか?
痛みはありますか?精索静脈瘤があっても、激痛を伴う場合と、痛みのない場合があります。最初は鈍痛をたまに感じる程度でも、進行してくると、頻回に起こるようになり、痛みの度合もシャープな痛みへと変化します。精索静脈瘤があると精巣上体炎にもなりやすく、その場合は、痛みも伴います。また、痛みがなく、精索静脈瘤の発見が遅れ、気づいたら男性不妊になっている方も少なくはありません。痛みを感じる場合はこちらよりご相談ください。
-
 手術をせずに、放置するとどうなりますか?
手術をせずに、放置するとどうなりますか?精索静脈瘤があると、精巣機能が低下し、精液の悪化、精巣萎縮、男性ホルモンが減少します。その他、陰のう痛など痛みも出現します。精液の悪化は、精子の遺伝子(染色体・DNA)がダメージし、将来的な男性不妊となります。男性ホルモンが少なくなると、早期の男性更年期となり、意欲低下なども引き起こします。また、精巣機能が悪くなると、精巣の石灰化や精巣腫瘍などのリスクも出てきます。また、精巣機能が悪くなると、精巣の石灰化や精巣腫瘍などのリスクも出てきます。
-
 術後、精巣の萎縮などありますか?
術後、精巣の萎縮などありますか?ナガオメソッドの手術では、精巣萎縮などは起こりません。当院の手術は、精管、動脈、リンパ管、神経、悪い逆流静脈を1本1本確認し、大事なものをすべて残し、悪い逆流静脈だけすべて結紮するという、技術的にも高度な手術のため、スーパーマイクロサージャンしかできない手術です。
-
 術後は入院が必要ですか。
術後は入院が必要ですか。一般的な精索静脈瘤手術では、ほとんどの術式で2~3日の入院が必要ですが、ナガオメソッドの顕微鏡下精索静脈瘤低位結紮術の場合、日帰り手術が可能です。術後の再発率も0.1%と極めて低く、重篤な合併症の心配もありません。
-
 精索静脈瘤手術後、精子の状態(精液所見)は改善しますか。
精索静脈瘤手術後、精子の状態(精液所見)は改善しますか。ナガオメソッド術後の方の精液所見平均値は、総運動精子数の基準値である1560万個を超えて正常化したというデータがあります。顕微授精レベルで精液所見が500万以下だった方は、術後は平均で18倍、総運動精子数が3,000万個近くまで大幅に改善しています。
-
 精索静脈瘤と男性不妊は関係がありますか?
精索静脈瘤と男性不妊は関係がありますか?男性不妊症の中で最も多い原因が精索静脈瘤です。男性不妊症の方の40%以上に精索静脈瘤が認めらるため、男性不妊と深く関係しているといえます。精索静脈瘤は自然治癒することなく次第に進行しますが、治療を行えば妊娠の可能性を高められます。
-
 精索静脈瘤の薬物療法にはどんなものがありますか?
精索静脈瘤の薬物療法にはどんなものがありますか?精索静脈瘤の薬物療法には、抗酸化療法や漢方薬があります。
【抗酸化療法】
コエンザイムQ10やビタミンC・Eなどの抗酸化作用がある薬剤やサプリメントには、精巣内の酸化ストレスを軽減させ、精液所見の改善の効果があります。服用開始後、約3か月で効果が現れ始めます。
【漢方薬】
漢方薬の中には、精液所見の改善に効果的なものがあるとされていますが、実際に治療に使っている国は限られております。エビデンスも低く改善も限られます。
婦人科ではサプリや漢方を処方されることが多く、治療をしている気になりがちですが、基本的に精索静脈瘤の治療には手術が必要です。薬物治療は、手術後さらに精液所見を改善するための補助的な治療方法と考えてください。
精索静脈瘤に関するまとめ
- 顕微鏡レベル群:18精索静脈瘤は、男性不妊症の原因の40%以上を占める病気倍
- 自覚症状はない場合が多く、治療せず放置していると進行していく
- 治療には手術が有効で、再発率や合併症のほとんどない「日帰り顕微鏡下精索静脈瘤低位結紮術 ナガオメソッド」がおすすめ
不妊治療は女性だけでなく、男性も行うことで、妊娠の可能性を高めることができるだけでなく、妊娠までの時期を早めることができます。
手術は日帰りで行えますので、もし精索静脈瘤と診断された場合には、ぜひ当院までご相談ください。
初診のお問い合わせはこちら
お問い合わせ・ご予約はこちら
〒104-0061 東京都中央区銀座2-8-19 FPG links GINZA 6F
メディア掲載情報
-
【医師監修】ジネコ不妊治療情報「精子が0でも自然妊娠できますか?」にて解説を行いました。
-

夕刊読売にて男性不妊症の原因と治療方法について解説を行いました。
-

妊活たまごクラブ「不妊治療クリニック受診ガイド」にて解説を行いました
この記事の執筆医師

永尾 光一 先生
東邦大学 医学部教授(泌尿器科学講座)
東邦大学医療センター大森病院 リプロダクションセンター
東邦大学医療センター大森病院 尿路再建(泌尿器科・形成外科)センター長
昭和大学にて形成外科学を8年間専攻。その後、東邦大学で泌尿器科学を専攻し、形成外科・泌尿器科両方の診療科部長を経験する(2つの基本領域専門医を取得)。得意分野はマイクロサージャリーをはじめとする生殖医学領域の形成外科的手術。泌尿器科医の枠を超えた細やかな手術手技と丁寧な診察で、様々な悩みを抱える患者さんから高い信頼と評価を得ている。
所属医療機関



 初診のご予約
初診のご予約 再診のご予約
再診のご予約