「流産を悲しむ妻に対して何もできなくてつらい」「流産の原因を知り、次は防ぎたい」とお考えではありませんか。
医療が発展した現代日本でも、流産や死産は一定数起こっており、大切な命を生まれる前に失ってしまうことは珍しくはありません。
本記事では、流産が起こる原因・種類と、リスクを軽減させる方法を紹介します。流産を引き起こす原因が男性にあるケースについても詳しく解説するので、改善したい方はぜひ参考にしてください。
- 男性不妊・精索静脈瘤にお困りのかたへ
-

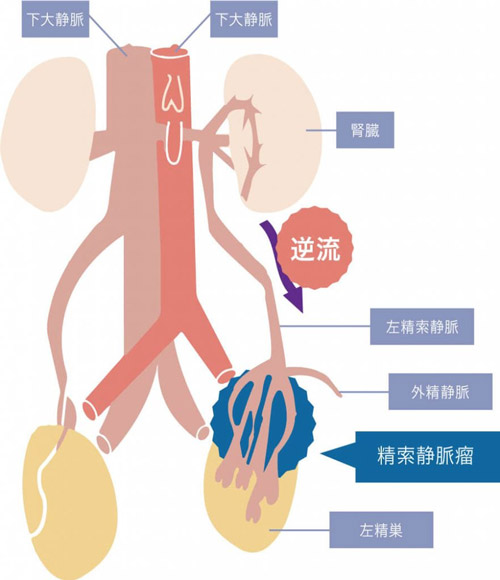
男性不妊の40%にある精索静脈瘤は、精巣やその上の精索部(精管、血管、神経、リンパ管などを覆う膜)に静脈瘤(じょうみゃくりゅう・静脈の拡張)が認められる症状のことを指します。一般男性の15%に認められ、男性不妊症患者の40%がその疑いであるとされています。
流産とは
流産とは、何らかの原因で妊娠22週未満(21週6日まで)の胎児が母体の中で亡くなることです。妊娠12週未満での流産は早期流産、12週以降を後期流産といいます。
妊娠22週以降に胎児が亡くなったケースは、医学上では死産に該当します。法律上では妊娠12週以降に赤ちゃんが亡くなった場合から「死産届」の提出が義務づけられており、混乱しないよう注意が必要です。
尿検査や採血検査で妊娠の陽性反応が出たものの、超音波検査で妊娠が確認できない段階での流産は化学流産(生化学的妊娠)と呼びます。ただし、日本では化学流産は流産とは認識されません。流産の回数をカウントする際は含めないことが一般的です。
流産の確率
流産は妊娠全体の約10~15%、すなわち7~10人に1人の確率で起こります。妊娠していると気づかないまま流産しているケースを含めると、実際の割合はさらに高くなると考えられます。
妊娠初期ほど流産が起こる可能性は高く、全体の約85%が妊娠12週未満に起こる早期流産です。
流産の確率は、母体の年齢に大きく影響されます。海外のデータでは、女性が高齢になるほど流産のリスクが増加していき、40歳代の確率は50%まで跳ね上がると報告されています。
一方、流産の確率は父親の加齢によっても高まるため、男性も他人事ではありません。健康に問題がない夫婦であっても、夫が45歳以上であった場合、25歳未満の男性より流産率が2倍も高くなるという研究結果があります。
40歳以上の男性と30歳以上の女性の流産リスクは同等とも報告されており、パートナーの妊娠を望む方にとって加齢は見過ごせない要因の1つです。
流産の原因
流産は以下のような原因で起こる場合があります。
・胎児の染色体異常
・母体の内分泌異常
・子宮の異常
・感染症
・生活習慣
・精液所見の低下
以前は、母親の精神的なショックやケガなどでも流産が起こると考えられていましたが、重度の外傷を除けば、実際は無関係であることが判明しています。
流産は妊娠全体の10~15%の確率で発生し、特定の夫婦だけに起こるわけではありません。流産の原因の正しい知識を知り、自分を責めすぎないようにしましょう。
胎児の染色体異常
早期流産の原因の多くは、赤ちゃんの染色体異常です。流産した方の子宮内容物の組織を調べると、約80%に染色体異常が確認されています。
染色体とは、細胞の核にあるDNAとタンパク質が棒状に折りたたまれた構造体です。遺伝情報を持っており、親の情報を正確に子に伝える役割を担います。
受精卵が胚に成長する段階の細胞分裂で問題が生じると、以下のような染色体異常が起こる可能性があります。
| 染色体異常の種類 | 内容 |
|---|---|
| 数的異常 | 染色体の数が正常よりも多い・もしくは少ない状態 |
| 構造異常 | 染色体の一部が欠けたり位置が入れ替わったりした状態 |
卵子は母親の年齢が上がるにつれ染色体異常を起こしやすく、精子は父親の加齢にともなって遺伝子自体の変異リスクが増えます。
流産になる受精卵は、受精した瞬間に遺伝性の疾患や先天性異常を引き起こしているケースが大半です。しかし、染色体異常が起こったからといって、必ずしも流産するわけではありません。あくまで流産が起こりやすいというリスク因子とされています。
母体の内分泌異常
母体の内分泌異常も、流産の原因の1つです。内分泌異常は、以下のような内分泌疾患がある方は、妊娠の継続に重要なホルモンのバランスが乱れ、子宮内膜での着床がしにくくなっている可能性があります。
甲状腺機能低下症
黄体機能不全
妊娠糖尿病
「甲状腺機能低下症」は、甲状腺ホルモンが不足している症状です。甲状腺ホルモンが足りなくなると、胚の着床を阻害するホルモンの分泌が増え、流産や早産につながります。
甲状腺機能低下症の方は薬でホルモン分泌量を正常値に保てれば、多くは出産がかないます。甲状腺機能低下症の薬は赤ちゃんがお腹にいても問題ないため、医師の指示に従い服用しましょう。
黄体ホルモンの分泌量が少ない「黄体機能不全」の母体は、子宮内膜の成熟が不十分で、着床障害が起きたり流産の危険性が上昇したりします。
黄体ホルモンは、妊娠を継続するうえで欠かせないため、子どもを望む方は注射や坐薬などでホルモンを補充する治療が必要です。
「妊娠糖尿病」は、妊娠中の血糖値が基準値を超えている状態で、流産や胎児の発育遅延を起こすことがあり、妊婦さんの7〜9%程度が抱えています。血糖を適切にコントロールすることで、通常どおりに出産できる方も大勢います。
子宮の異常
以下のような子宮の異常も流産する原因です。
・子宮形態異常
・子宮筋腫
中隔子宮や双角子宮といった子宮の形態に異常があると、胎児や胎盤が圧迫されたり、血流障害を起こしたりして、流産リスクが上昇します。なかでも、子宮の中に壁がある中隔子宮は流産率が高く、手術が勧められる場合もあります。
子宮形態異常は自覚症状が少ないため、妊娠や流産をしてから気づく女性も多いでしょう。
子宮にできる良性の腫瘍である子宮筋腫も、大きさや位置によっては流産につながる可能性があります。
子宮筋腫は子宮内膜の血流に影響を与えたり、子宮腔の歪みを引き起こしたりして、赤ちゃんの成長を阻害します。特に、粘膜下筋腫や筋層内筋腫は流産率が高い傾向です。
子宮筋腫は30歳以上の女性の20〜40%にみられる病気です。筋腫が大きくなると、月経過多や不正出血といった症状が出てくるため、妊娠にかかわらず悩んでいる女性も大勢います。
パートナーに月経に関する悩みがある場合は、妊娠前から婦人科で定期的な診察を受けるように勧め、流産のリスクを下げましょう。
感染症
以下のような感染症が流産の原因となるケースもあります。
・性器クラミジア感染症
・淋菌感染症
・梅毒
・サイトメガロウイルス感染症
・ウレアプラズマ細菌
・風しん
・トキソプラズマ症
・リステリア症
早期流産の15%、後期流産の66%が感染症が原因だといわれています。自分が感染症のキャリアではないか、男性も妊活の前にブライダルチェックを受けておくことがおすすめです。性感染症を防ぐために、妊娠中に性交渉を行う際は必ず避妊具を装着しましょう。
しっかりと手洗いをする・食品は十分に加熱して食べるといった、一般的な感染症を予防するための習慣の徹底も大切です。
生活習慣
妊娠中に流産の原因になり得る生活習慣は、以下のとおりです。
・喫煙
・飲酒
・栄養の偏った食生活
・カフェイン過剰摂取
・睡眠不足
・栄養不足
妊娠中のタバコや飲酒が流産のリスク因子になることは広く知られています。喫煙は胎児への酸素供給を妨げ、発育を阻害します。アルコール成分も、胎児の発育に悪影響を及ぼし、先天性疾患のリスクを高めるため避けましょう。
無理のない程度に軽く散歩をしたり、日光を浴びたりして、健康的な生活を心がけることが大切です。
健康的な生活は、男性機能や精子の質にも良い影響を与え、結果的に流産のリスクを下げることにつながります。「妊娠のための体質改善は女性の問題」と捉えずに、夫婦で心身ともに健康な生活習慣を定着させましょう。
精液所見の低下
精子の数の減少や、運動率・形態の悪化といった精液所見の低下が流産の原因になる場合もあります。
特に精子のDNA損傷は、流産に大きく影響を与える要素です。正常に出産できた人と比較して、パートナーが反復流産(連続2回の流産)を経験している男性は、精子のDNA損傷率が2倍も多かったという研究報告もあります。
精子のDNAを損傷させ、精液所見を低下させる要因の1つが、精索静脈瘤です。精索静脈瘤があると精巣機能が低下し、造られる精子の運動率や形態が悪くなります。状態の悪い精子では、受精できたとしても流産の確率が高まるでしょう。
精液所見に問題を指摘された方は、精索静脈瘤がないか泌尿器科で診察・超音波検査を受けることをおすすめします。精索静脈瘤が発見された場合は、適切な治療によって精液所見の改善が期待可能です。
流産の種類
流産は原因や起こる時期・経過の違いによって分類され、異なる名称で呼ばれます。
流産だと診断を受けたときや、症状の説明で知らない用語が使われると、混乱してしまう方も多いでしょう。パートナーの状態や経過を理解するうえで、基本的な分類や名称を知っておくことは非常に大切です。
流産の種類と基礎知識を詳しく説明します。
流産の原因による種類
流産を原因ごとに分類した場合の名称は、以下のとおりです。
・自然流産
・感染流産
・人工流産
自然流産とは、人工妊娠中絶以外のすべての流産のことです。流産の処置のための手術をしたかどうかは関係がなく、自然に体内で亡くなった赤ちゃんを取り除く子宮内容除去術を行なった方も該当します。
自然流産のうち、細菌やウイルスに感染して流産に至ることを感染流産といいます。感染流産を放置すると、母親が敗血症で死亡する可能性もあるため、早期治療が必要です。
人工流産(人工妊娠中絶)は、母体を保護する目的で人為的に行う流産です。都道府県医師会の認定を受けた母体保護法指定医だけが執刀できます。子宮内容物は妊娠12週未満であれば手術により除去し、12週以上22週未満の場合は人工的に陣痛を起こして取り出します。
症状・所見による流産の種類
流産は症状・所見別に「稽留(けいりゅう)流産」と「進行流産」に分類されます。
稽留流産は胎内で赤ちゃんが亡くなっているにもかかわらず、出血や腹痛などの自覚症状がない状態です。妊婦健診で初めてわかるケースも多くあります。亡くなった胎児が自然に出てくるまで待つ場合もありますが、状態によっては子宮内容除去術で体外に排出することが必要です。
進行流産は、出血や腹痛をともなって子宮内容物が体外に出てきている状態を指します。進行流産は始まってしまうと、薬や医療行為では止められません。出血や痛みがひどいときは、子宮内容除去術が行われます。
流産の進み具合による種類
流産は進み具合によっても、以下のように呼ばれ方が異なります。
・完全流産
・不全流産
流産時に赤ちゃんと胎盤が子宮外へすべて自然に出た状態が「完全流産」です。完全流産では、赤ちゃんや子宮内容物が排出された時点で出血や腹痛はなくなっている場合が多く、経過観察で対処されることが多いでしょう。
「不全流産」は胎児や胎盤の排出が始まっているものの、まだ一部が子宮内に残っている状態を指します。出血や腹痛が続くことが多く、感染の原因にもなるため医療機関で適切に処置することが必要です。
流産の回数による種類
流産は、繰り返す回数によって分類されることもあります。
流産が連続して2回起こった場合を「反復流産」といい、発生する頻度は2~5%と推定されています。3回以上繰り返す流産は「習慣流産」と呼ばれ、推定発生確率は約1%です。
2回以上流産を繰り返すと、多くは不育症と診断されます。不育症の主な原因は先天性の子宮形態異常や両親どちらかの染色体異常などと報告されていますが、半数以上は原因不明です。
何度も流産を経験した夫婦は、子宮形態や染色体などの検査を受けましょう。男性は精液検査や、泌尿器科での診察・エコー検査も重要です。検査結果に応じて適切な治療を行えば、流産の確率を下げられる可能性があります。
流産の兆候・症状
流産が起きる際に現れる兆候や症状は、以下のとおりです。
・胸の張りがなくなる
・お腹の張り・痛みがある
・少量の出血がある
・つわりが消失する
・基礎体温が低下する
・破水する
・下腹部の冷感がある
一般的に流産の兆候や初期症状としては、お腹の張りや腹痛、少量の出血などが挙げられますが、まったく症状がない場合もあります。
流産のときの出血は鮮紅色や暗赤色とさまざまで、少量のケースもあれば生理のような出血が起こる人もいます。しかし、胎盤が作られる過程で子宮内膜の血管がささいなダメージを受け出血することもあり、血が出たからといって必ずしも流産だとはいいきれません。
流産の際の軽い張りや腹痛は、内容物を排出するために子宮が収縮して起こります。内容物がすべて子宮外に排出されると完全流産となり腹痛は治まりますが、不全流産の場合は、痛みが継続する可能性があります。
妊娠が正常に進んでいても初期には下腹部の張りや痛みを感じることも多く、流産の兆候との判別は困難です。妊娠中のパートナーに出血や腹痛が続いている場合は、すぐにかかりつけの婦人科を受診するよう促してください。
流産の診断・治療方法

流産の診断方法は、内診や超音波検査、血液検査で行われます。
胎児の心拍は妊娠5週程度経過してからでないと確認できないため、早期流産は1回での診断が難しい点が特徴です。妊娠8週以降になると、1回の診察で確実な診断が可能です。
稽留流産は、超音波で胎児が存在するにもかかわらず、心拍が計測されないことで初めて診断されます。妊娠5週程度で胎児の心拍が確認できないときは、すぐには診断を確定しません。2週間後に再度検査を行い、発育を確認できなかった場合に稽留流産と判断されます。
不全流産や稽留流産の治療方法は待機療法といって、自然に子宮内容物が排出されるまで待つ方法が一般的です。母体が危険だったり発熱して感染が疑われたりするときは、陣痛誘発剤を用いるか、鉗子や吸引機を使った手術で摘出します。
完全流産の方は、すでに内容物が子宮外へ排出されているため治療は不要です。
女性|流産のリスクを下げる方法
流産のリスクを少しでも回避するために、女性にできることは以下のとおりです。
・喫煙をしない
・飲酒をしない
・肥満を防ぐ
流産の主な原因は、胎児の染色体異常ですが、母体の生活習慣の管理で流産のリスクを下げられる可能性があります。
生活習慣の改善は女性だけに押し付けず、男性も一緒に取り組みましょう。
喫煙をしない
タバコは流産の原因として指摘されているため、妊娠中の女性は禁煙してください。
妊娠中に喫煙をしている女性は、タバコを吸わない人と比べて、自然流産のリスクが高くなると報告されています。タバコは血流の巡りを悪くし、胎盤の機能を低下させることが要因です。喫煙本数が多いほど流産率は増加します。
喫煙者本人がタバコを吸った際の主流煙だけでなく、副流煙にも十分に気をつけましょう。副流煙はタバコから立ちのぼる煙で、有害物質を含みます。妊婦自身がタバコを吸っていなくても、副流煙にさらされることで流産率が高まります。
直接的に煙を浴びなくても、髪の毛や衣類、車のシートなどに付着した有害物質を妊婦が吸入する可能性もあります。別の部屋や屋外で喫煙しても受動喫煙のリスクは避けられないため、パートナーが妊娠している場合は、男性も禁煙することが重要です。
飲酒をしない
妊娠がわかった時点で、流産の原因の1つである飲酒は控えるようパートナーに伝えてください。
母体が摂取したアルコールは、胎盤を通って赤ちゃんへと吸収されます。赤ちゃんはお酒を代謝する能力が未発達なため、アルコール成分が長く体内に残って胎児細胞の発育を妨げるといわれており、大変危険です。
妊娠初期のさまざまな器官を形成する時期に飲酒をすると、出生児が奇形になるリスクが高まります。妊娠中後期の飲酒は、胎児の発育遅延や中枢神経の障害につながる場合があります。
流産せず無事出産に至っても、妊娠中の飲酒は赤ちゃんの先天性異常を引き起こすリスクを否定できません。パートナーにとって禁酒がストレスなのであれば、妊娠中の大変さを少しでも分かち合うつもりで、男性も一緒にアルコールを控えることもおすすめです。
肥満を防ぐ
肥満も流産のリスクを高める原因の1つであり、無事に出産する可能性を高めるには適正な体重を保つことが必要です。海外の研究では、妊娠中のBMIの数値が30以上の女性は、30未満の方と比べて流産率が高いという報告がされています。
肥満は、糖尿病や妊娠高血圧症候群のリスクを高め、結果として流産や早産につながる可能性があります。「赤ちゃんを産みたい」と考えた時点で健康な食生活や適度な運動を心がけ、適正体重をキープすることが大切です。
男性|流産のリスクを下げる方法
男性にできる流産リスクを下げる方法を、2つ紹介します。
・妊娠中の性交渉では避妊具をつける
・精索静脈瘤がある場合は治療する
流産の原因は女性だけが持っているわけではありません。男性もリスク因子を排除することで流産率を下げられます。

妊娠中の性交渉では避妊具をつける
流産の原因となる感染症の対策として、妊娠中の性交渉時に避妊具をつけることが有効です。避妊具の装着でリスクを減らせる感染症は、以下のとおりです。
・性器クラミジア感染症
・梅毒
・淋菌感染症
・細菌性膣症
細菌性膣症とは菌の侵入により膣内の乳酸菌が減り、悪玉菌が繁殖しすぎた状態です。乳酸菌には膣内を酸性に保つ働きがあり、バランスが崩れるとさまざまな感染症を発症しやすくなります。
細菌性膣症が進行すると、膣炎、子宮頸管炎へと炎症が広がり、絨毛膜羊膜炎になるリスクが高まります。絨毛膜羊膜炎は、妊娠中期以降の早産の可能性を増大させたり、胎児の健康に悪影響を及ぼしたりする病気です。
妊娠初期の段階では、性行為で子宮を刺激することも流産につながります。流産リスクの高い妊娠4ヵ月までは性交渉を避けることが賢明です。
精索静脈瘤がある場合は治療する
精索静脈瘤がある場合は流産の原因になる恐れがあるため、治療をしてください。精索静脈瘤により精子異常が起こると、流産の確率が高まります。
精子異常の主な要因に、精索静脈瘤が挙げられます。精索静脈瘤とは、血液を精巣から心臓に戻す静脈で逆流が起こり、精索や陰のう部分に瘤(こぶ)ができる病気です。男性不妊の原因として最も多く、40%の人にみられます。
精索静脈瘤があると、血液の逆流により精巣内の温度が上昇するだけでなく、酸素不足や活性酸素が増加します。酸素不足や活性酸素は精子の数や運動率を低下させたり、DNAを損傷させたりするため治療が必要です。
精索静脈瘤であっても精液所見がWHOの基準値を満たしていれば、手術が勧められないこともあるでしょう。しかし、女性が妊娠初期に流産を繰り返している場合は、男性が精索静脈瘤の手術を受けることで改善できる可能性があります。
精索静脈瘤の手術とは?
精索静脈瘤の手術は、不妊や流産の原因の1つである精子の質を改善できる治療法です。
精索静脈瘤は進行性の病気のため、年齢を重ねるとともに急激に症状が悪化します。状態が悪化すると痛みや腫れといった不快な症状をともなうため、適切なタイミングでの治療が必要です。
精索静脈瘤の手術方法と治療のメリットを解説します。流産を防ぎ、無事にパートナーの出産を迎えたい方は参考にしてください。
手術の方法
当院では精索静脈瘤に対し、「日帰り顕微鏡下精索静脈瘤・ナガオメソッド」という手術を行なっています。
日帰り顕微鏡下精索静脈瘤・ナガオメソッドでは鼠径部下を小さく切開し、顕微鏡を使って精管・血管・リンパ管・神経を1本1本分離して温存します。大事な組織を温存できるので、合併症のリスクを下げられることがメリットです。
さらに、拡張した逆流静脈および逆流につながる部分のみを1本1本結紮(けっさつ)・切離します。日帰り顕微鏡下精索静脈瘤・ナガオメソッドは内精逆流静脈だけでなく、外陰部逆流静脈(外精逆流静脈)も結紮・切離することで、再発率0.1%の優れた実績を実現しています。
手術は局所麻酔を使い1時間程度で終了し、当日のうちに自宅へ帰ることが可能です。日帰り顕微鏡下精索静脈瘤・ナガオメソッドは高度な手術のため、保険適用でない自由診療となります。

| 顕微鏡下精索静脈瘤低位結紮術 | |||||||
|---|---|---|---|---|---|---|---|
| 術式 | 麻酔 | 日帰り/入院 | 手技難易度 | 外陰部静脈処理 | 動脈・リンパ管温存数 | ※ 再発率 | 精液改善率 合併症 |
| 顕微鏡下 鼠径部高位結紮術 |
全身 | 入院 | 普通 | × | 少ない | 3〜6%以上 | 術者による |
| 顕微鏡下 鼠蹊部結紮術 |
全身 | 入院 | 普通 | × | 少ない | 3〜6%以上 | 術者による |
| 顕微鏡下 鼠蹊高下結紮術 |
局所 | 日帰り/入院 | 難しい | × | 少ない | 3〜6%以上 | 術者による |
| 顕微鏡下 鼠蹊下結紮術 ナガオメソッド |
局所 | 日帰り | 非常に難しい | ◎ オナガメソッドのみ |
多い◎ | 0.1%◎ | 精液改善87% 合併症なし |
| 顕微鏡下 陰嚢上部結紮術 |
局所麻酔 | 日帰り/入院 | 難しい | × | 少ない | 3〜6%以上 | 術者による |
| 精索静脈瘤高位結紮術 | |||||||
| 麻酔 | 日帰り/入院 | 手技難易度 | 外陰部静脈処理 | 動脈・リンパ管温存数 | ※ 再発率 | 精液改善率 合併症 |
|
| 腹腔鏡手術 | 全身 | 入院 | 普通 | × (再発リスク高) |
なし | 3〜6%以上 | 術者による ※精巣水瘤 7~43% ※精巣萎縮の可能性あり |
| 肉眼的高位結紮術 | 全身 | 入院 | 普通 | × (再発リスク高) |
少ない | 3〜6%以上 | 術者による ※精巣水瘤 7~43% ※精巣萎縮の可能性あり |
※ ヨーロッパ泌尿器科学会ガイドライン2025
.jpg)
治療するメリット
精索静脈瘤を治療するメリットは、不妊や流産のリスクを減少し、妊娠率の向上が見込めることです。手術により精液所見が改善できれば、妊娠率や生児獲得率が上昇し、流産率は低下する傾向にあります。
再発率0.1%の当院の日帰り顕微鏡下精索静脈瘤・ナガオメソッドは約87%の方が精液所見の改善がみられ、合併症を抑えながら自然妊娠率の向上が期待できます。
精索静脈瘤は無症状であることが多く、本人も気づかないまま放置される場合がほとんどです。病院によっては婦人科的問題がない女性に対して、男性側の治療はせずに、体外受精や顕微授精を勧めることがあります。
流産の原因にもなる精索静脈瘤は、手術により根本治療が可能です。手術後は心身ともに負担のかかる不妊治療をしなくても自然妊娠がかなったケースもあるため、精索静脈瘤がある方は積極的に治療することを推奨します。
自分に流産の原因がないか心配な方は当院へ
「パートナーが流産する原因は自分にあるかもしれない」と心配な方は、当院での精索静脈瘤検査を推奨します。
当院では、精索静脈瘤の治療を専門としており、手術により多くの方が自然妊娠されています。女性側に婦人科的問題がある場合でも、軽度であれば男性の精液所見を改善することで、不妊治療のステップダウンが見込めるでしょう。
再発率が低い治療法を選べば、2人目・3人目のお子さんを望んだときにも新たな治療は必要ありません。
ご希望の際は、日帰り顕微鏡下精索静脈瘤・ナガオメソッド開発者である永尾医師の執刀も可能です。手術枠を多く設けているため、長く待つ必要がなく、2週間程度で施術を受けられます。
「流産を繰り返さないために、自分もできることをしたい」という男性は、ぜひ一度当院にご相談ください。
施術の紹介
精索静脈瘤とは?症状や検査方法、治療・手術方法を解説
詳しくはこちらお問い合わせ・ご予約はこちら
〒104-0061 東京都中央区銀座2-8-19 FPG links GINZA 6F
この記事の執筆医師

永尾 光一 先生
東邦大学 医学部教授(泌尿器科学講座)
東邦大学医療センター大森病院 リプロダクションセンター
東邦大学医療センター大森病院 尿路再建(泌尿器科・形成外科)センター長
昭和大学にて形成外科学を8年間専攻。その後、東邦大学で泌尿器科学を専攻し、形成外科・泌尿器科両方の診療科部長を経験する(2つの基本領域専門医を取得)。得意分野はマイクロサージャリーをはじめとする生殖医学領域の形成外科的手術。泌尿器科医の枠を超えた細やかな手術手技と丁寧な診察で、様々な悩みを抱える患者さんから高い信頼と評価を得ている。
所属医療機関



 初診のご予約
初診のご予約 再診のご予約
再診のご予約